유전구형적혈구증을 진단받은 11세 남아에게서 발병한 Deferiprone과 연관된 관절병증
Deferiprone Related Arthropathy in 11-Year-Old Boy with Hereditary Spherocytosis
Article information
Trans Abstract
Regular transfusion therapy in children with intractable hematologic disorder results in hemosiderosis. It causes several organ damages such as liver, heart, and endocrine system and increases risk of infection. Thus, iron-chelating therapy is essential to promote normal development, prevent excess iron overload and death in children. In abroad, deferiprone has been approved for use in thalassemic children with transfusion induced iron overload. Side effects associated with deferiprone include agranulocytosis, arthropathy, gastrointestinal symptoms, increased alanine aminotransferase levels, and zinc deficiency. Arthropathy has been reported to occur approximately 9%–38% of patients. We present an 11-year-old boy patient with hereditary spherocytosis, who experienced arthropathy while under deferiprone therapy.
서 론
유전구형적혈구증 환자는 용혈에 대한 조혈작용의 보상이 적절하게 이루어지지 않기 때문에 생후 첫 일년간 수혈이 필요하며, 30% 미만에서는 그 이후에도 정기적인 수혈을 받게 된다[1]. 소아에서 반복적인 수혈로 인해 발생하는 혈철소증은 간, 심장, 내분비계를 포함한주요장기에 손상을 일으키고 감염의위험을 증가시킨다[2]. 따라서 소아에서 철킬레이트화 치료는 몸에 독성 작용을 할 수 있는 과도한 철의 침착을 예방하고 다른 장기와 심 독성을 예방하기 위해 필수적이다[3]. 해외의 경우 다양한 혈액질환, 특히 중증 지중해빈혈의 치료로 대량수혈을 한 후 2차적으로 발생한 혈철소증을 치료하기 위한 철킬레이트화 약물로 deferiprone을 사용한다[4]. Deferiprone과 연관된 부작용으로는 과립세포감소증, 관절병증, 소화기계 증상, 알라닌아미노 전달효소(alanine aminotransferase) 상승, 간 섬유화의 진행, 아연 결핍 등이 있다[4]. 그 중 관절질환은 9%–38%에서 발생할 수 있다고 알려져 있으나, 국내에서는 소아에서 deferiprone과 관련한 관절병증의 사례는 문헌으로 보고된 바가 없다. 저자는 유전구형적혈구증으로 진단된 소아가 정기적인 수혈을 받은 후 발생한 혈철소증의 치료로 deferiprone을 복용 중 이던 소아가 관절병증이 발생한 사례를 경험하였기에 문헌고찰과 함께 보고하는 바이다.
증 례
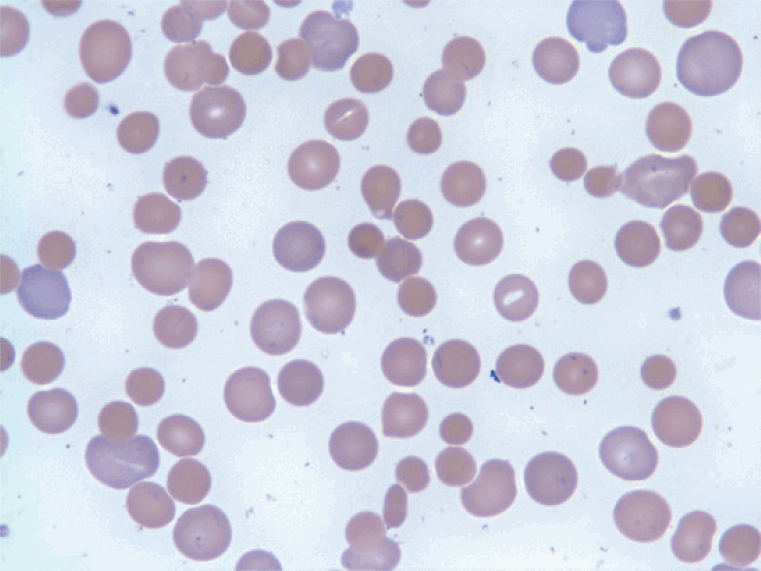
11세 남자 환자가 수일 전부터 시작된 왼쪽 발가락 통증으로 순천향대학교 천안병원 외래를 통해 내원하였다. 환자는 생후 2일에 심한 황달이 있어 원인을 감별하기 위해 시행했던 말초혈액도말검사에서 구형적혈구가 다수 발견되었고, 유전구형적혈구증을 의심하여 시행한 부모의 말초혈액도말검사에서도 구형적혈구가 다수 발견되어 유전구형적혈구증을 진단받았다(Fig. 1). 이로 인한 반복되는 빈혈로 퇴원 후 계속하여 2–3주 간격으로 수혈을 받았고 3세에 시행한 혈액검사에서 혈청 페리틴 농도가 2,000 μg/L 이상으로 확인되어 수혈로 인한 혈철소증으로 진단하였다. 계속되는 수혈에도 혈색소 수치가 6–7 g/dL 범위로 빈혈이 지속되어 수혈과 함께 혈액검사를 주기적으로 시행하였다. 같은 해에 추적검사를 위해 시행한 혈액검사에서 혈청 페리틴 농도가 1,500 μg/L 이상 지속되어 철킬레이트화 치료를 위해 deferoxamine (15 mg/kg/시간)을 지속적 정맥주사로 시작하였다. 환자는 deferoxamine 투여 시작 3주 후 재입원하여 deferoxamine 주사 치료 유지하던 중 입원 6일째 혈압 110/63 mm Hg, 맥박수 148회/분, 호흡수 70회/분, 체온 38.2°C로 활동성이 떨어지고 숨쉬기 힘들어 하였다. 진찰결과 탈수증상 및 빠른 호흡과 및 흉곽 뒤당김이 보이고 가슴 청진에서 수포음이 들렸다. 원인 감별을 위해 시행한 가슴 X선 사진에서 폐부종이 확인되어 중환자실로 전실하여 수혈, 호흡보조및 1주일 동안 보존적치료를 시행하였고, 증상이 호전되어 퇴원하였다. 이러한 임상양상의 원인으로 혈철소증에 의한 폐혈철소증 또는 정맥용 deferoxamine에 의한 부작용을 생각하였다.
퇴원 후 외래 추적관찰하며 시행한 혈액검사결과에서 빈혈이 지속되어 수혈이 계속 필요하였으므로 수혈에 의한 합병증인 혈철소증을 예방하고, 철킬레이트화 약제 사용을 줄이기 위해 7세에 비장절제술을 시행하였다. 이후 용혈 빈혈은 호전되어 수혈은 필요하지 않았으나 혈청 페리틴의 상승은 지속되어 철킬레이트화 치료가 필요하였다. 기존 사용한 deferoxamine 부작용이 우려되며, 보호자의 사용 거부로 9세에 대체약으로 경구 deferiprone을 복용하기 시작하였다. 복용후 호흡곤란 및 활동성 저하 등의 증상은 없어 약물 치료를 유지하였다. Deferiprone 복용 이후 다른 증상은 없었으나, 복용 2년 후부터 왼쪽 2번째 발가락에 통증을 호소하기 시작하였다. 통증의 원인감별을 위하여 시행한 검사결과 류마티스인자, 항핵항체, 항 이중나선 DNA 항체는 음성으로 확인되어 다른 자가면역질환을 배제할 수 있었다. 그 외에도 소아에서 흔하게 발생할 수 있는 소아특발 류마티스관절염 등 대해 임상적으로 의심되는 질병은 없었다. 영상의학적 진단을 위해 양쪽 발목 자기공명영상을 촬영하였고 양쪽 2번째, 5번째 발허리뼈의 골단 끝의 연골하 뼈 골절 소견과 주위 연부조직의 부종이 보여 양쪽 발허리뼈의 무혈관괴사로 진단하였다(Fig. 2). 이후 정형외과와 재활의학과에서 통증관리 등 대증치료를 하며 경과 관찰하였다. 환자는 통증은 완화되었으나, 관절병증의 원인을 검토 중 문헌고찰에서 deferiprone 장기 사용에 따른 부작용 사례를 확인 후 투여를 중단하였다. 약물 중단 3년간 추적관찰을 위해 시행한 단순 X선 촬영결과 뼈의 재생은 확인되었으나(Fig. 3), 직립상태에서 시행한 무릎 단순 X선 촬영에서 연골하 뼈의 평탄화 및 관절면의 요철이 발견되었다(Fig. 4). 발가락, 다리 및 손목통증에 대하여 X선 촬영 추적관찰 및 관절강 내 주사, 경구약 복용 등 대증치료를 유지하며 추적관찰 중이다.
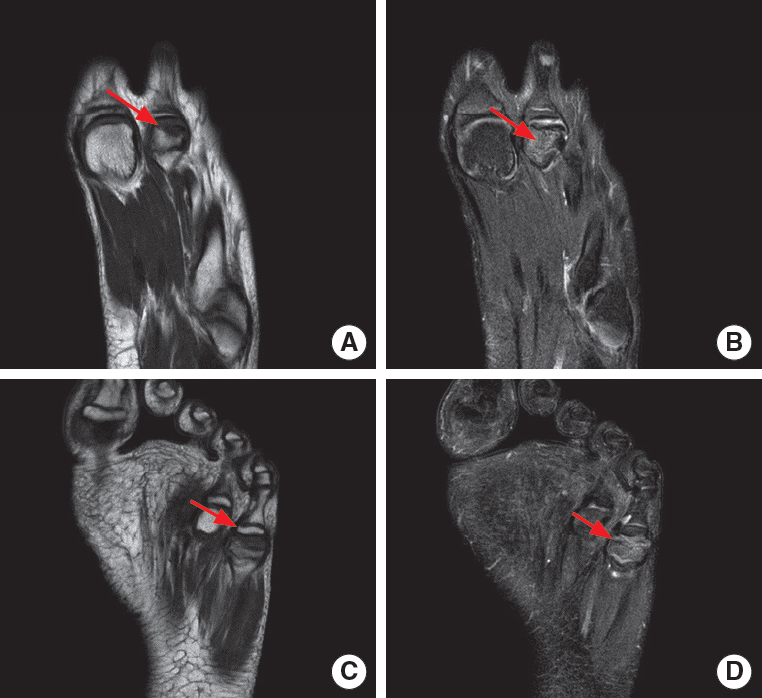
(A–D) T1 and T2 weighted magnetic resonance imaging of left foot shows loss of spherocity of left 2nd, 5th metatarsal bone due to collapse of bone and sclerotic change (arrow). High signal in T2 fat suppression image suggest subchondral marrow edema in 2nd, 5th metatarsal bone (arrow).
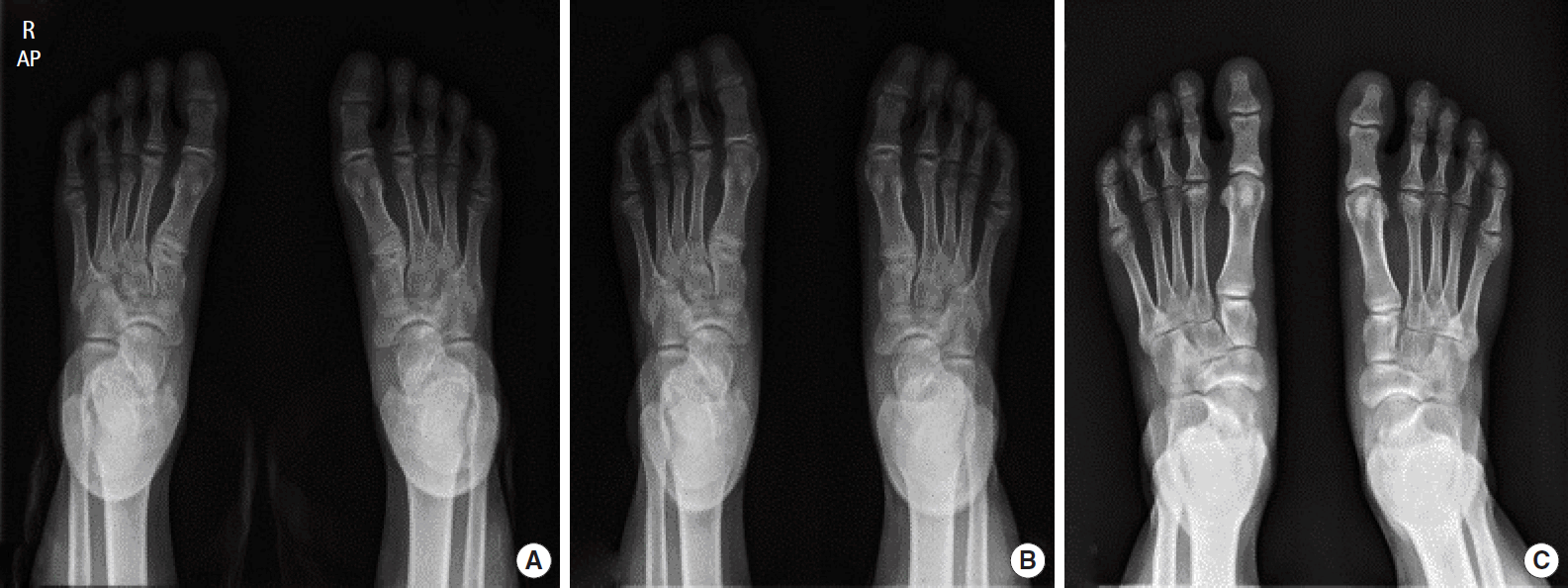
(A) Collapse and fragmentation of 2nd and fifth metatarsal bone head. (B, C) Mild radiographic changes after 2 and 3 years. Gradual regeneration of epiphysis except large fragmented bone of 2nd metatarsal bone. AP, anteroposterior.

Frontal radiograph of both knee shows subchondral bone flattening and irregularities of joint surface. St. PA, standing posterior-anterior.
환자는 최근까지 추적관찰 하던 중 18세에 복통이 2주이상 지속되며 황달이 악화되어 소아청소년과에서 시행한 혈액검사결과 총 빌리루빈 5.9 mg/dL, 아스파르테이트 아미노 전달효소(aspartate aminotransferase) 194 IU/L, 알라닌아미노 전달효소 341 IU/L 및 감마글루타밀 전달효소(gamma-glutamyl transferase) 193 IU/L로 상승되었고, 간담도초음파검사 결과 이전에 정기적인 검진에서 보이던 담석, 담낭과 담도의 변화는 없어서 약물치료하며 관찰하였다. 환자는 복통이 악화되고 황달이 지속되어 추가검사한 복부 컴퓨터단층촬영 결과에서 담낭벽 부종이 확인되어 담낭염으로 합병증의 진행이 우려되어 외과에서 담낭절제술을 시행하였다. 이후 복통과 황달 등의 임상증상과 및 간기능 혈액검사결과는 호전되어 외래 통해 추적관찰 중이다. 이 증례연구의 출판을 위해 환자로부터 서면동의(informed consent)를얻었다.
고 찰
소아청소년기에 발생한 빈혈은 다양한 혈액종양질환의 대표적 증상이다. 빈혈의 치료는 원인질환의 치료가 원칙이지만, 혈류역학적인 안정을 위하여 수혈이 필요할 수 있다. 다양한만성빈혈질환을 가진 소아는 정상적인 성장과 발달을 위해 정기적인 적혈구 수혈이 필요하다[3]. 농축적혈구 수혈 혈액에는 단위(unit)당 200–250 mg의 철을 포함하며, 지중해빈혈증과 같은 불응성 빈혈을 진단받은 환자가 한 달에 2–4단위의 수혈을 받게 될 경우 5,000–10,000 mg 또는 0.3–0.6 mg/kg/일의 철 공급을 받게 된다[5]. 이차적 혈철소증은 당뇨, 갑상선기능항진증, 성선기능저하증과 같은 내분비장애, 간경화, 부정맥, 울혈심장질환을 일으킬 수 있다[6]. 심근에 철 침착으로 발생하는 심장질환은 혈철소증을 진단받은 소아의 주요한 사망원인으로 알려져 있다[6]. 환자들에게 적절한 철킬레이트화 치료를 하는 시기의 적응증은 논란이 있다[2]. 그러나 과도한 철이 조직 손상을 일으킬 만큼 충분한 수혈의 양이 되면 철킬레이트화 치료를 시작하도록 추천되며, 일반적으로 10–20회 수혈 또는 혈청 페리틴수치가 1,000 μg/L 이상인 경우이다[5].
혈철소증의 1차 치료제로 흔히 사용되는 deferoxamine은 과도한 철 침착을 줄여 주고 이로 인한 심장질환을 예방하여 만성적으로 수혈을 받은 환자의 생존율을 높인다[4]. 하지만 비용이 많이 들어 많은 환자에게서 사용이 제한적이며, 효과적인 치료를 위하여 매주 적어도 4–5일간 피하 또는 정맥주사가 필요하고 시력손상, 청력감소, 뼈의 변화, 성장지연과 폐독성과 같은 부작용을 일으킬 수 있다[4].
Deferiprone은 bidentate hydroxypyridones 계열의 경구용 철킬레이트제로, deferoxamine 치료를 받을 수 없거나 부작용을 경험한 환자들에게 2차 치료제로 사용되어 왔으며, 현재 많이 사용되고 있는 경구용 deferasirox가 나오기 전까지는 유일한 경구용 약제였다[7]. Deferoxamine 정맥주사와 deferiprone 경구용 철 흡착치료 모두 어른에서 철 침착증을 성공적으로 치료할 수 있지만, 소아에게는 경구용 철킬레이트가 더 효과적이며 적절한 것으로 알려져 있다[2]. 20년간 연구로 deferoxamine의 대체약제로 경구용 철킬레이트제 중 유일하게 deferiprone이 대규모 임상실험을 통과하는 데 성공하였고[4], 여러 실험에서 대부분 혈청 페리틴 농도를 감소시켜 전체 철 침착을 줄여 심장철농도를 감소시켰다[3].
관절증상은 치료 시작 몇 주 동안 지속되며 보통 경미한 수준으로 자발적인 퇴화를 보이거나 비스테로이드성 항염증제의 사용으로 호전되며, 치료용량을 줄이는 경우 개선을 보였다[8]. 소아에게서 사용된 예는 드물지만 해외에서 8세 남아가 생후 3개월부터 정기적인 수혈을 받으며 3세부터 deferiprone을 복용한 뒤 1년 후 양쪽 무릎 부종과 관절통을 동반한 증세를 보였던 증례가 있었다[9]. 해당 환자의 자기공명영상 결과에서 관절 삼출, 연골하 편평화, 슬개골의 부리모양 변화가 보여 결과적으로 deferiprone 치료를 중단해야 할 만큼 심하게 관절을 침범하는 경우도 있었다[9].
Deferiprone으로 인한 관절병증에서 보통 흔하게 침범되는 관절은 무릎, 발목, 팔꿈치, 손목과 같은 큰 관절이며, 다양한 정도의 통증, 부종, 움직임의 제한을 호소하였다[8]. 임상양상은 경직, 마찰음, 관절 삼출액 등으로 나타났으며 몇몇의 환자는 근육경직과 통증이 어깨, 발목 뒤, 무릎을 침범하였다[10]. 본 증례의 환자도 당시 시행한 골격계 자기공명영상 결과가 기존의 보고된 사례와 유사하였다. 이전 연구에서는 더 높은 페리틴 수치에서 관절이상의 빈도가 더 높게 나타나는 것을 증명하였고, 항핵항체, 항 이중나선 DNA 항체, 류마티스인자 양성의 빈도가 낮아 자가면역질환과의 연관성은 낮을 것으로 생각되었다[4].
최근 연구 중에서는 2019년에 인도에서 베타지중해빈혈로 진단받은 30명의 소아청소년에게서 주사용 deferoxamine 또는 경구용 deferiprone 또는 deferasirox 약물을 통한 철킬레이트화 치료 후 발생한 손목관절 변형에 대한 사례보고가 있었다[11].
국내에서 현재 deriprone을 사용하는 경우는 드물지만, 향후 혈철소증의 치료제로 deferiprone을 사용하는 환자에게 관절병증이 발생하였을 때, 관절병증의 감별진단으로 deferiprone의 부작용을 고려해야 할 것으로 생각된다.