영상의학적 독립증후군 2예: 한국에서의 첫 증례보고
Two Cases of Radiologically Isolated Syndrome: First Case Report in Korea
Article information
Trans Abstract
With increasing sensitivity, availability, and use of magnetic resonance imaging (MRI) in the past three decades, there is also an increase in incidental abnormal findings. The most common findings of these incidental abnormalities are white matter lesions that are interpreted as demyelinating based on radiological criteria. MRI findings suggestive of multiple sclerosis (MS) in patients without typical MS symptoms and with normal neurologic findings are now defined as a radiologically isolated syndrome (RIS) which reported relatively low incidence, especially hard to find case report in Korea. The natural history and pathophysiologic processes of RIS remain largely unknown. The nature, prevalence, and long-term prognosis of RIS, as well as the role of disease-modifying therapy should be established in the future.
서 론
최근 30여 년간 전 세계적으로 자기공명영상(magnetic resonance imaging, MRI)의 사용이 증가되면서 여러 신경학적 증상에 많은 뇌 MRI가 시행되고 있다. 이에 따라 자연히 두부 외상이나 두통 등으로 시행한 뇌 MRI에서 증상과 연관이 되지 않는 우연히 발견된 비정상적 소견(abnormal incidental findings)의 관찰도 증가하는 추세이다. 뇌 MRI상 관찰되는 우연한 소견 중 가장 많은 것은 백질부의 이상으로, 2009년 일본의 Okuda 등[1]은 다발성경화증(multiple sclerosis)을 의심할만한 과거나 현재의 명백한 신경학적 증상이 없고 신경학적 검사에서도 이상소견이 관찰되지 않지만, 뇌 MRI상에서 다발성경화증의 영상학적 진단기준을 충족하는 사례들을 영상의학적 독립증후군(radiologically isolated syndrome, RIS)이라 명명하여 별개의 임상군으로 분류하였다. 이후 몇몇의 작은 코호트에서 이들 RIS에서 다발성경화증으로 이행할 수 있는 고위험군일 가능성을 주장하였는데, 밝혀야 할 것들이 아직 많은 실정이다. 또한 RIS의 역학에 대한 연구가 부족하고 낮은 발병률을 보이며[2], 특히 국내에서의 RIS 보고는 아직 확인하기 어려운바, 저자들은 이러한 RIS에 합당한 증례들을 경험하여 이를 문헌고찰과 함께 보고하고자 한다.
증 례
1. 증례 1
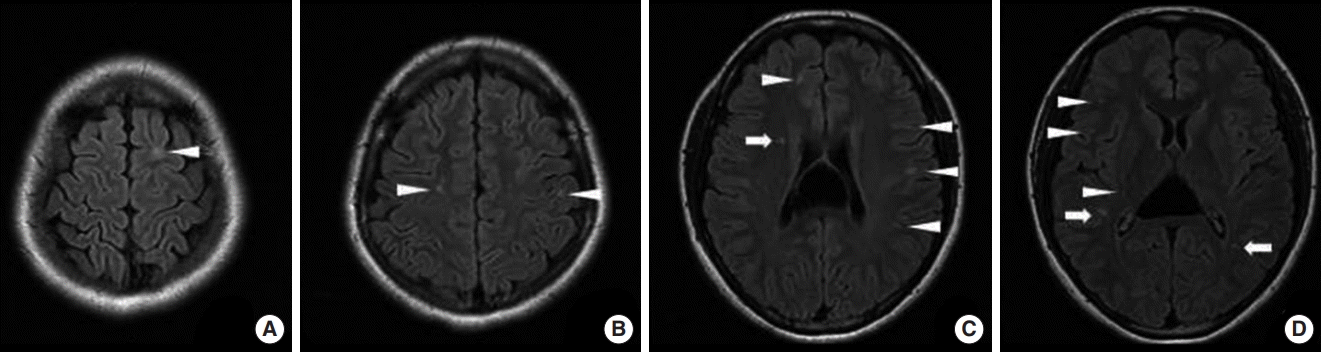
21세의 여자 환자로 내원 1개월 전 건강검진상 시행한 뇌 MRI에서 이상소견이 관찰된다고 해서 내원하였다. 환자는 평소 양 측두엽에 욱신거리는 양상의 두통 외에는 특이소견이 없다고 하였다. 환자는 대학생으로 술과 담배는 하지 않았고, 과거 질병력, 외상력, 가족력, 약물력에 특이사항은 없었다. 신경학적 검사에서 이상소견은 관찰되지 않았다. 시행한 뇌 MRI에서는 T2 강조영상 및 액체감약반전회복(fluid attenuated inversion recovery)영상에서 양쪽 전두엽, 두정엽, 측두엽의 피질주위(juxtacortical) 및 심부피질하(deep subcortical) 백질과 뇌실주위(periventricular) 백질에서 다발성의 고신호강도 변화 소견이 관찰되었다(Fig. 1). 조영증강이 되는 백질의 병변은 관찰되지 않았다. 감염성, 염증성 그리고 탈수초성 질환의 감별을 위해 혈액검사 및 뇌척수액검사를 시행하였다. 면역화학검사상 혈관염에 대한 검사 및 간접면역형광염색검사에서 항AQP4항체검사 모두 음성이었다. 뇌척수액검사에서 백혈구가 12개(임파구 87%)로 증가된 소견이 관찰되었고 올리고클론띠(oligoclonal band, OCB)의 양성 소견과 immunoglobulin G (IgG) index가 2.02로 증가되어 있었다. 뇌간청각유발전위 및 시유발전위검사는 정상소견이었다. 척수 MRI를 권유하였으나 환자 및 보호자의 거부로 이는 시행하지 못하였다. Barkhof 등[3]의 다발성경화증 MRI 기준에 합당하고 OCB 양성과 IgG index의 증가소견 등으로 다발성경화증을 강력히 의심하였으나 환자가 호소하는 주관적 증상도 없고 신경학적 검사에서도 객관적인 증후도 관찰되지 않아 RIS 의증하 지속적인 관찰을 하였다. 3개월 뒤 뇌 MRI를 추적검사하였으나 병변의 증가 및 새로이 조영증강되는 병변은 관찰하지 못하였다. 현재까지 약 13개월 동안 무증상으로 지내고 있는 중이다.
2. 증례 2
38세의 여자 환자로 1회의 의식소실을 주소로 내원하였다. 사람이 많은 지하철 안에서 약 5분간의 의식소실이 있었으며 차량 밖으로 나와 곧바로 의식을 되찾았다고 한다. 환자는 대졸 회사원으로 담배는 하지 않았고 술은 맥주 한 병 정도의 주량이라고 하였다. 과거 질병력, 외상력, 가족력, 약물력에 특이사항은 없었다. 신경학적검사에서 이상소견은 관찰되지 않았다. 시행한 뇌 MRI에서는 T2 강조영상 및 액체감약반전회복영상에서 양쪽 전두엽, 두정엽, 측두엽의 피질주위 및 심부피질하 백질과 뇌실주위 백질에서 조영증강되지 않는 다발성의 고신호강도 변화 소견이 관찰되었다. 이어 시행한 경부척수 MRI상 C5–6의 우측 복측에 T2 강조영상에서 고신호강도 소견이 관찰되었고 이 역시 조영증강은 되지 않았다(Fig. 2). 면역화학검사상 혈관염에 대한 검사 및 간접면역형광염색검사에서 항AQP4항체검사 모두 음성이었고 뇌척수액검사에서 백혈구수는 0개, OCB 음성, IgG index가 0.4로 정상소견이었다. 유발전위검사는 모두 정상이었고 자율신경기능검사 및 head-up tilt table검사 그리고 2회 시행한 뇌파검사에서도 이상소견은 없었다. 이 환자도 RIS 의증하 지속적인 관찰을 하고 있으며 현재까지 약 5개월 동안은 무증상으로 지내고 있는 중이다.

Brain and cervical spine magnetic resonance imagings of case 2. (A–C) Multiple ovoid-shaped high signal intensities are seen in juxtacortical and deep white matter (white arrowheads) and periventricular white matter (white arrows). (D) High signal intensity is seen in C5–6 spinal cord (white arrow).
고 찰
Okuda 등[1]이 주장한 RIS의 진단기준은 다음과 같다. 첫째, 우연히 발견된(incidentally identified) 중추신경계 백질 이상들(central nervous system white matter abnormalities)이 다음의 MRI 기준에 합당해야 한다. 뇌량(corpus callosum)의 침범 여부와 상관없이 난원형(ovoid)의 경계가 분명하고 균일한 병소(homogenous foci)로서 3 mm 이상의 T2 고신호강도가 Barkhof 등[3]의 기준을 충족시키는 공간적 파종(dissemination in space)이고 이러한 이상소견들은 혈관분포(vascular pattern)를 따르지 않아야 한다. 둘째, 과거 신경학적 기능이상을 동반하는 임상증상이 현재 완화된(remitting) 상태가 아니어야 하며, 셋째, MRI의 이상소견이 사회적, 직업적 또는 일반적 기능의 영역에 있어 임상적으로 분명한 기능장애를 일으키지 않으며, 넷째, MRI의 이상소견이 어떠한 물질(향락성 약물남용[recreational drug abuse] 또는 독성노출[toxic exposure])이나 질병(medical condition)의 직접적인 영향에 의한 것이 아니며, 다섯째, 뇌량을 포함하지 않는 백질 병변(leukoaraiosis)이나 광범위한 백질의 병리를 의미하는 MRI 소견이 아니어야 하며, 여섯째, 중추신경계 MRI의 이상소견이 다른 질병을 더 잘 설명하지 못해야 한다. Okuda 등[1]은 RIS의 영상의학적 진단기준을 Barkhof 등[3]의 MRI 진단기준을 따랐는데, 이는 첫째, 9개 이상의 T2 고신호강도 병변 또는 1개 이상의 조영증강 병변이 있을 때, 둘째, 1개 이상의 천막하 병변이 있을 때, 셋째, 1개 이상의 피질연접부(juxtacortical) 백질에 병변이 있을 때, 넷째, 3개 이상의 뇌실주위 백질에 병변이 있을 때로 이 4가지 중 3가지 이상에 해당되어야 한다[1]. 즉 Okuda 등[1]의 RIS 진단기준은 중추신경계 MRI 소견이 Barkhof 등[3]의 다발성경화증 MRI 진단기준에 합당하면서 다발성경화증을 의심할만한 과거나 현재의 명백한 신경학적 증상이 없고 신경학적 검사에서도 이상소견이 관찰되지 않는 것이다. 영상의학적이라는 진단명에 따라 진단기준에 중추신경계 MRI 외에 다른 부임상소견(paraclinical findings)은 포함되지 않는다. 본 증례 1에서는 9개 이상의 T2 고신호강도 병변과 1개 이상의 피질연접부, 3개 이상의 뇌실주변부 백질의 병변으로, 증례 2에서는 9개 이상의 FLAIR 고신호강도 병변과 1개 이상의 피질연접부, 1개의 경부 척수부 병변으로 RIS의 진단기준에 합당하였다.
MRI가 활성화되기 전의 사후부검 연구에 의하면 임상적으로 발현이 되지 않는 대뇌의 무증상 탈수초 병변(clinically silent demyelination)의 이환율은 0.1%로 상당히 낮은 편이었다[4]. 최근의 한 연구에 의하면 무증상의 환자, 특히 다발성경화증 환자의 무증상 가족구성원의 MRI에서 백질에 이상소견이 있을 가능성이 매우 높았다[4]. 해상도가 좀 더 좋은 3T MRI 기법을 이용하면 다발성경화증 환자의 무증상 가족구성원에서는 3%에서, 다발성경화증 환자와 무관한 건강 대조군에서는 2.4%에서 Barkhof 등[3]의 MRI 기준을 충족하는 백질 이상소견이 관찰되었다고 한다[5]. Barkhof 등[3]과 다른 다발성경화증 MRI 진단기준을 충족하는 다발성경화증 환자의 무증상 1차 친족(first degree relatives)에서는 7%의 높은 백질 이상소견을 보이기도 하였다[6].
이러한 RIS 환자들의 무증상의 병변(subclinical lesion)이 나타내는 임상적이나 예후적 의의에 대해서는 논란이 많다. 한 연구에 의하면 이들은 다발성경화증으로 발전하는 위험도가 증가한다고 하는데, RIS 환자의 약 2/3에서 시간이 갈수록 영상의학적 진행이 나타나며 약 1/3에서는 5년 이내에 다발성경화증의 임상증상이 나타난다고 한다[7]. 44명의 환자를 장기적으로 추적관찰한 Okuda 등[8]의 연구에 의하면 평균 2.7년 이내에 과반 이상(41명 중 22명)에서 영상의학적 진행소견이 관찰되었고, 30% (30명 중 10명)에서 임상증상이 발생하여 임상독립증후군(clinically isolated syndrome, CIS)이나 임상적 확진 다발성경화증(clinically definite multiple sclerosis, CDMS)으로 진단되었다. RIS로 진단되었다가 CIS로 이행되는 평균기간은 5.4년(1.1–9.8년)이었다[1]. 또한 MRI상 T2 병변 부하(T2 lesion load)가 높을수록, 병변이 천막하 또는 척수에 있을 때, 뇌척수액에서 OCB가 양성일 때 임상적이나 영상의학적 진행을 예측할 수 있다고 하였다[8]. 77명의 RIS 환자를 관찰한 Lebrun 등[9]은 Okuda 등[8]의 연구와 유사하게 평균 2.3년 이내에 33%에서 CIS에 해당하는 임상증상이 발현했다고 보고하였는데, 시각유발전위검사(visual evoked potential)에서 이상소견, 젊은 나이(37세 이하), 남성, 가돌리늄 조영증강소견이 있을수록 CDMS로 더 많이 진행하였고, 조영증강이 되는 천막하 병변은 MRI 병변의 증가와 연관이 있었다고 한다. 또한 뇌척수액 OCB 양성과 IgG 지표의 증가는 T2 고신호강도 병변 부하와 같이 CIS로 전환되는 지표가 된다. 이러한 소견들은 CIS가 다발성경화증으로 전환이 되는 예측인자들과도 부합이 되는 소견들이다[10]. 임상적 진행을 예견할 수 있는 가장 강력한 지표는 경추부 척수 병변의 존재 유무로서 MRI상 경추부 척수 병변이 있는 25명의 RIS 환자 중 21명(84%)에서 평균 1.6년 후 임상증상이 발현되었다[8]. 본 증례 1에서는 뇌척수액에서 OCB 양성과 IgG index의 증가로, 증례 2에서는 경추부 척수 병변의 존재로 CIS나 CDMS로의 발전 가능성이 아주 높아 세심한 추적관찰이 필요하다고 하겠다.
종합해 보면 다발성경화증의 가족력이 있을 때, 경추부 척수 병변, 뇌척수액에서의 이상 소견, T2 병변 부하가 높을수록 상대적으로 다발성경화증으로 발현될 가능성이 높아지며, 이런 소견을 보이는 환자들은 집중관리의 필요성이 증대된다. 현재까지의 축적된 데이터들에 의하면 RIS는 다발성경화증의 전 단계로 보는 것이 합당하리라 생각이 되지만 RIS는 비균질적인 질병군으로 아직 밝혀야 할 것들이 많다.
임상적으로나 영상의학적으로 진행을 예방하기 위해 RIS 환자에게 질병조절치료(disease modifying therapy, DMT)를 시행해야 한다는 주장이 있지만 이러한 치료가 RIS에서 다발성경화증으로의 이행차단에 효과가 있다는 직접적인 연구는 아직 없다. 더군다나 위험인자는 확실하지 않으며 RIS에 대한 오진의 가능성을 배제할 수 없다[11]. 이러한 RIS에 대한 진단과 치료의 불확실성에도 불구하고 DMT를 시행하고 있는 작은 연구그룹도 있다[7]. 현재 RIS 환자들에 대한 표준치료지침은 없다. 이 환자들은 대개 환자가 원하거나 담당의의 견해에 의해 지속적으로 6개월 또는 1년에 한 번씩 MRI를 추적검사를 하고 있는 실정이다[1]. 만일 관리하고 있는 RIS 환자가 임상증상이 나타나면 CIS 환자가 되고, 즉시 DMT의 시행이 권고된다. 그러나 임상증상은 나타나지 않으면서 영상의학적으로만 진행하는 경우 DMT가 도움이 된다는 증거는 아직 없다.
현재 RIS의 자연경과나 병리생리학적 기전 등 밝혀진 것은 거의 없다. 많은 증례들의 축적이 필요하고 과연 RIS가 다발성경화증의 전 단계인지 아닌지에 대한 확실한 연구가 필요하다. 그러고 난 연후에 무작위전향대조시험(randomized prospective controlled trial)을 통해 RIS 환자에게 DMT가 CIS나 영상의학적 병변의 진행에 어떠한 영향을 주는지 밝혀져야 한다.