기도 내 이물에 의해 발생한 종격동기종과 후복막기종
Pneumomediastinum and Pneumoretroperitoneum Induced by Foreign Body in Bronchus
Article information
Trans Abstract
A 5-year-old boy was on medication after diagnosed with infantile spasm, and had regular diet with bedridden state. The patient had intermittent fever and cough lasting 1 week before admission. Symptom was worsened from the night before the first day of admission, and chest swelled up on the day of admission. Chest computed tomography (CT) was performed and showed extensive subcutaneous emphysema in neck, thorax, and abdomen. Pneumomediastinum, pneumoretroperitoneum, and right lung atelectasis was accompanied. An emergency bronchoscopy was performed because of the suspicion of complete obstruction of left main bronchus. The distal part of left main bronchus was completely obstructed by multiple polypoid masses. The mass was removed with a laser incision, and a foreign body surrounded by mucus was found. It was removed with a forceps. At 2 days after the removal, the subcutaneous emphysema was improved, and the chest CT taken 14 days later showed stenosis but no obstruction.
서 론
기도 내 이물흡인은 소아응급실 방문의 비교적 흔한 원인 중 하나이다[1]. 생후 6개월에서 3세 사이에 흔히 발생하고 식물성 이물이 비식물성 이물에 비해 높은 빈도를 차지하며 이 중 땅콩의 빈도가 가장 높다[2]. 증상 및 합병증의 정도는 이물의 성질, 폐쇄위치 및 정도 등에 따라 다르고 이물흡인 후 제거되기까지의 기간과 염증반응 및 2차 감염의 유무에 따라 다르게 나타난다[3]. 전형적인 증상은 갑자기 발생한 기침, 쌕쌕거림, 편측성 흡기 감소로 알려져 있으나 위치에 따라 급성 호흡협착 및 호흡정지까지 임상증상이 다양하게 나타날 수 있다[4]. 만일 흡인이 목격되지 못한 경우 증상만으로는 명확하게 구별하기가 어렵기 때문에 소아에서 이물흡인을 성공적이고 합병증 없이 대처하기 위해서는 조기에 의심하고 진단하는 것이 중요하다. 저자들은 영아연축으로 인해 침상생활 중인 환아에서 기도 내 이물에 의해 생성된 육아조직으로 발생한 기도 폐색 증례를 경험하였기에 보고하는 바이다.
증 례
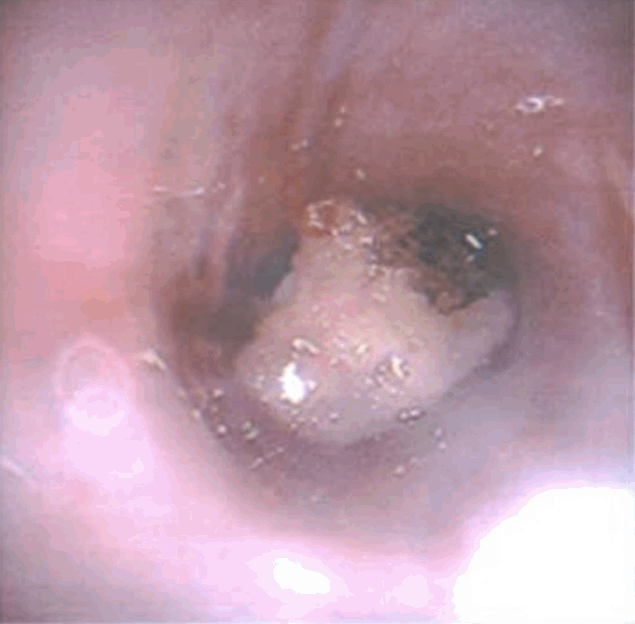
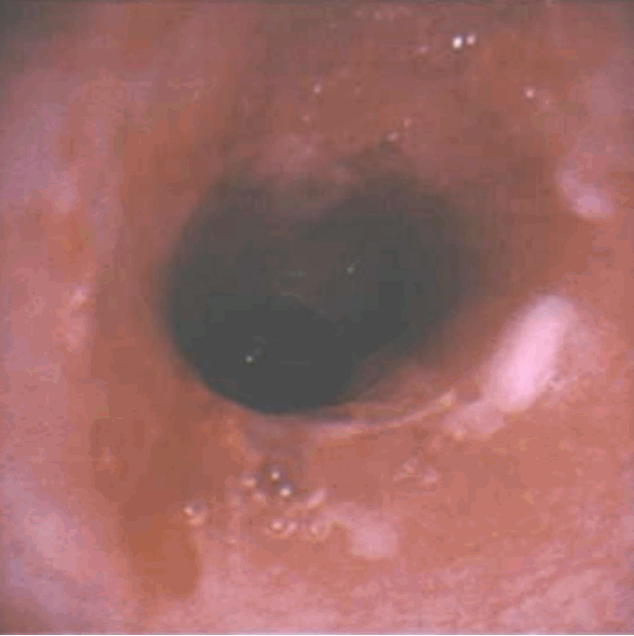
5세 남아가 내원 당일 시작된 가슴이 부풀어 오르는 증상으로 순천향대학교 천안병원 응급실에 내원하였다. 환아는 영아연축으로 진단받은 이후 항경련제를 복용 중이며, 일어나지 못하여 침상 생활을 하면서 음식물은 경구 섭취하고 있었다. 내원 일주일 전부터 간헐적 발열과 기침이 지속되던 중, 내원 1일 전 밤부터 그렁거림이 악화되었다고 한다. 내원 당시 혈압 80/50 mm Hg, 맥박 153회/분, 호흡 40회/분, 체온 36.5도, 그리고 산소포화도는 80%–90%로 측정되었다. 진찰소견상 왼쪽 폐의 호흡음이 감소되고 천명음이 들렸으며, 가슴 전체적으로 피하기종이 촉지되어 흉부 전산화단층촬영(computed tomography, CT)을 시행하였다. 흉부 CT에서 목, 흉부, 복부에 걸쳐 피하기종이 광범위하게 있었고, 종격동기종, 후복막기종, 오른쪽 폐에 무기폐가 동반되어 있었다(Figs. 1, 2). 왼쪽 주기관지의 완전 폐쇄가 있어 종괴 의심하에 응급 기관지내시경을 시행하였다. 왼쪽 주기관지의 원위부는 다수의 폴립형 종괴로 인해 완전 폐색되어 있었다(Fig. 3). 레이저 절개로 종괴를 제거하고 들어가니 점액에 둘러싸인 이물질이 발견되었으며 유착이나 고정은 되어있지 않아 겸자로 제거하였다(Fig. 4). 제거 2일 후 피하기종, 무기폐는 호전되었고, 14일 후 촬영한 흉부 CT에서 협착소견은 보였으나 폐색은 없었다(Fig. 5). 제거한 이물은 변성되어 조직검사에서 정확한 성분을 알 수는 없었으나, 세포벽이 확인되어 식물성 물질로 추정되었다.
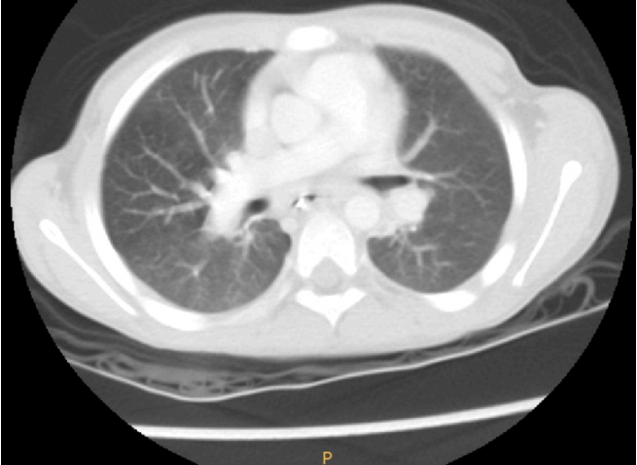
Chest computed tomography performed on the day of admission revealed extensive subcutaneous emphysema (black arrow) and pneumomediastinum (white arrow).

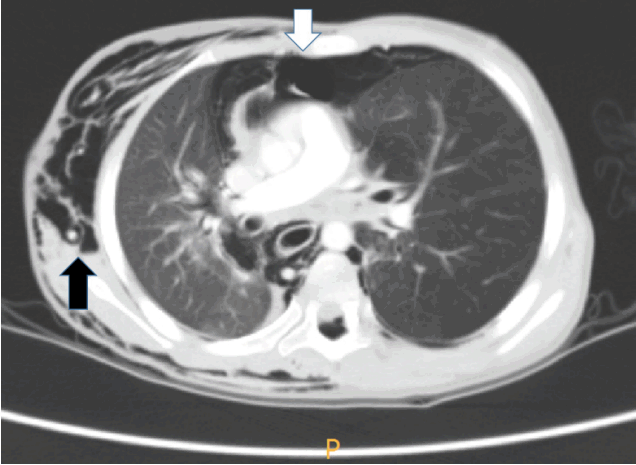
Chest computed tomography showed subcutaneous emphysema (white arrow), pneumoretroperitoneum (white arrowhead), and obstruction of left main bronchus (black arrow).
고 찰
기도 이물흡인은 소아에서 흔한 불의의 사고 중 하나로, 주로 3세 이하의 소아에서 발생한다. 이는 이 시기의 소아들이 잡히는 물건들을 입으로 잘 가져가는 습성이 있을 뿐 아니라 후두기능과 연하운동이 미숙하기 때문일 것으로 분석된다[2]. 특히 인지능력이 떨어지는 환아는 연하장애가 동반될 확률이 높고 기침반사가 잘 되지 않아 다른 영아에 비해 이물의 흡인이 발생할 가능성이 높다[5]. 연하장애가 있을 경우 약 30% 가량에서 기도 흡인이 발생할 수 있기 때문에[6] 연하장애가 있을 경우 항상 기도 흡인을 주의해야 한다.
흡인된 이물의 종류를 크게 식물성과 비식물성 이물로 분류하였을 때 식물성 이물이 더 높은 빈도를 차지하며 이 중에서도 땅콩의 빈도가 가장 높다고 알려져 있다[2]. 땅콩과 같은 식물성 이물이 흡인되어 24시간 이상 경과하면 합병증이 발생할 가능성이 높아지며, 광범위한 괴사성 염증을 일으켜 기침, 패혈증형 발열 및 호흡곤란과 같은 중독증세가 나타날 수도 있고 오랫동안 남아있게 되면 만성 화농성 염증이 발생되어 예후가 좋지 않다[7]. 또한 식물성의 경우 비식물성에 비해 방사선 비 투과성인 경우가 많아 단순흉부촬영에서 초기에 감별하기 어려워 진단이 늦어질 수 있다[4].
흡인의 병력은 이물흡인의 진단에 매우 중요한 역할을 하지만 소아에서는 기왕력이 확실하지 않을 때가 많고 증상이나 방사선소견이 기관지천식이나 폐렴과 비슷하여 진단이 늦어지는 경우가 많다. 진단이 늦어질수록 부적절한 치료에 따른 합병증의 발생률과 사망률이 증가한다[8]. 따라서 기도 이물흡인이 잘 발생하는 5세 미만에서 임상적으로 기도 이물흡인이 의심되는 경우 혹은 비특이적인 증상이라 할지라도 한 번쯤은 기관지내시경 등의 적극적인 방법을 고려해볼 필요가 있다[9]. 합병증의 발생은 기도 내 이물흡인 후 7일 이상 경과 시 위험성이 증가한다고 보고되고 있다[8].
기흉이 동반되지 않는 종격동기종과 피하기종은 기도 내 이물에 의한 합병증으로 드물게 발생하며 몇 증례만이 보고되었으며[10] 여러 연구에서 발생률은 1.5% 정도로 알려져 있다[11]. 기도 내 이물에 의한 피하기종은 두 가지 기전에 의해 발생할 수 있다. 첫째로 기도가 이물에 의해 막혀 ‘one-way valve’가 형성되어 공기유입은 되지만 배출이 되지 않아 공기가 갇히게 되고 점차 먼 쪽의 용적과 압력이 증가하게 된다. 이로 인해 폐포에 압력 차가 생기게 되고 결국 폐포막이 손상되어 공기가 누출돼 혈관벽을 따라 종격동으로 가게 된다[12]. 두 번째로 날카로운 이물에 의해 기도 내 점막이 물리적 손상을 받게 되고 기침이나 호흡곤란 등으로 인해 압력 차가 생기면 공기가 누출되게 된다. 이로 인해 누출된 공기가 혈관벽이나 기관지벽을 통해 이동하여 종격동기종이 생기게 된다[13]. 본 증례에서는 둥근 모양의 식물성 이물에 의해 첫 번째 기전으로 종격동기종 및 피하기종이 생긴 것으로 추측된다.
침상생활 중인 환아에서 식이 중 흡입된 이물질이 왼쪽 주기관지로 들어가 앞뒤로 움직이며 기관지에 반복적인 자극을 주었고, 이로 인해 육아종이 형성되며 기관지 폐색에 의한 공기누출증후군이 발생한 것으로 추정된다. 이물질의 상태와 증상 등을 고려해봤을 때 증상이 생기기 전에 정확한 시기는 알 수 없으나 이미 이물흡인이 있었고 그 이후 육아종이 형성되며 점차 증상이 발생한 것으로 추정된다. 인지능력이 떨어지는 소아에서 연하장애가 동반되어 기도 흡인이 발생할 가능성이 높으므로 이에 항상 주의를 기울여야 하며, 종격동기종이나 후복막기종이 있을 때 기도 내 이물에 의한 증상일 가능성을 염두에 두어 빠른 시간 내에 기관지내시경을 통한 확인이 필요할 것으로 보인다.