일과성 뇌허혈 발작 없이 진단된 모야모야병 1예
A Case of Moyamoya Disease without Transient Ischemic Attacks
Article information
Trans Abstract
Moyamoya disease is a cerebrovascular disorder characterized by internal carotid arteries’ occlusion or stenosis. Its etiology remains unknown, and it occurs more frequently in Asian countries than western countries. It can occur at any age, and approximately 50% of patients are children. Initial manifestations of moyamoya disease are very different according to age. In general, cerebral ischemic symptoms like transient ischemic attacks (TIA) are the most common manifestation of children. It is a chronic progressive disease and cause recurrent stroke, so early diagnosis and management is very important. We report a case of moyamoya disease without TIA, in a 7 years old female child presenting as unusual symptoms, such as walking difficulty and dysarthria.
서 론
모야모야병(moyamoya disease)은 원인이 명확히 밝혀지지 않은 만성 진행형 뇌혈관질환으로, 내경동맥, 중대뇌동맥 혹은 전대뇌동맥에 협착이 생기고 만성적으로 폐색이 일어나 뇌기저부에 아지랑이처럼 수많은 가는 모야모야 혈관이 관찰되는 것이 특징이다[1]. 이 질환은 소아와 성인에서 모두 발병되는데, 임상증상은 일과성 뇌허혈 발작, 뇌경색, 뇌출혈, 두통, 간질 등이 흔하지만 이러한 임상증상의 발현형태는 연령군에 따라 큰 차이를 보이는 것이 특징적으로, 10세 이하 소아에서는 70% 가량에서 뇌허혈 증상인 일과성 뇌허혈 발작이나 뇌경색이 임상증상으로 발현되며, 특히 일과성 뇌허혈 발작은 약 40% 가량의 환아에서 발견되는 가장 흔한 증상이다[2]. 이러한 뇌허혈 증상은 특히 과호흡에 의해 자주 유발되기 때문에 환아들은 심하게 울거나 뜨거운 음식을 불어 식히다가 의식저하, 운동마비, 감각이상 등이 발생하여 내원하는 경우가 많다[3]. 모야모야병은 아직까지 질환을 예방할 수 있는 근본적인 치료법은 없으며 뇌동맥 폐색에 대한 혈관 문합술로 증상을 호전시키고 진행을 효과적으로 막을 수 있다고 보고되고 있는데, 특히 진행이 빠른 소아의 경우 조기에 수술을 하는 것이 병의 진행을 막는데 도움이 되므로 조기에 발견하는 것이 중요하다. 이에 저자들은 소아에서 일반적으로 나타나는 일과성 뇌허혈 발작의 증상이 없이 발견되어 수술을 시행한 모야모야병 1예를 경험하여 문헌고찰과 함께 보고하는 바이다.
증 례
7세 여자 환아로 특이 과거력 및 가족력은 없었으며 내원 2개월 전부터 점차 악화되는 보행장애와 구음장애로 순천향대학교 서울병원 소아청소년과에 내원하였다. 환아는 내원 11개월 전 양쪽 허벅지와 하복부에 화상을 입고 3개월 동안 입원 치료를 받은 후 퇴원한 환아로, 퇴원 후에도 걸음걸이가 정상으로 돌아오지 않았으나 화상에 의한 증상으로 생각하고 집에서 경과 관찰하던 중 내원 2개월 전부터 걸음걸이가 점점 더 불안정해지면서 중심을 잡지 못하는 모습을 보였고, 말이 점차 어눌해지고 발음이 불분명해지면서 종이접기와 같은 세밀한 손 운동을 하지 못하는 모습을 보여 순천향대학교 서울병원 소아청소년과로 내원하여 감별검사를 위해 입원하였다.
입원 후 환아의 신경학적 검사상 동공크기는 3/3 mm로 대광반사가 정상이었으며, 사지의 촉각, 통증, 온도에 대한 감각 및 심부 건반사는 정상이었으나 왼팔의 운동기능이 grade 4 정도로 떨어진 모습을 보였고 진전현상이나 발목간대성 경련 및 병적 반사소견은 없었으나 tandem gait나 heel to shin검사를 시행하였을 때 이를 실행하지 못하는 모습을 보였다. 이외에 finger to nose 등 다른 뇌신경검사상에서의 이상소견은 발견되지 않았다.
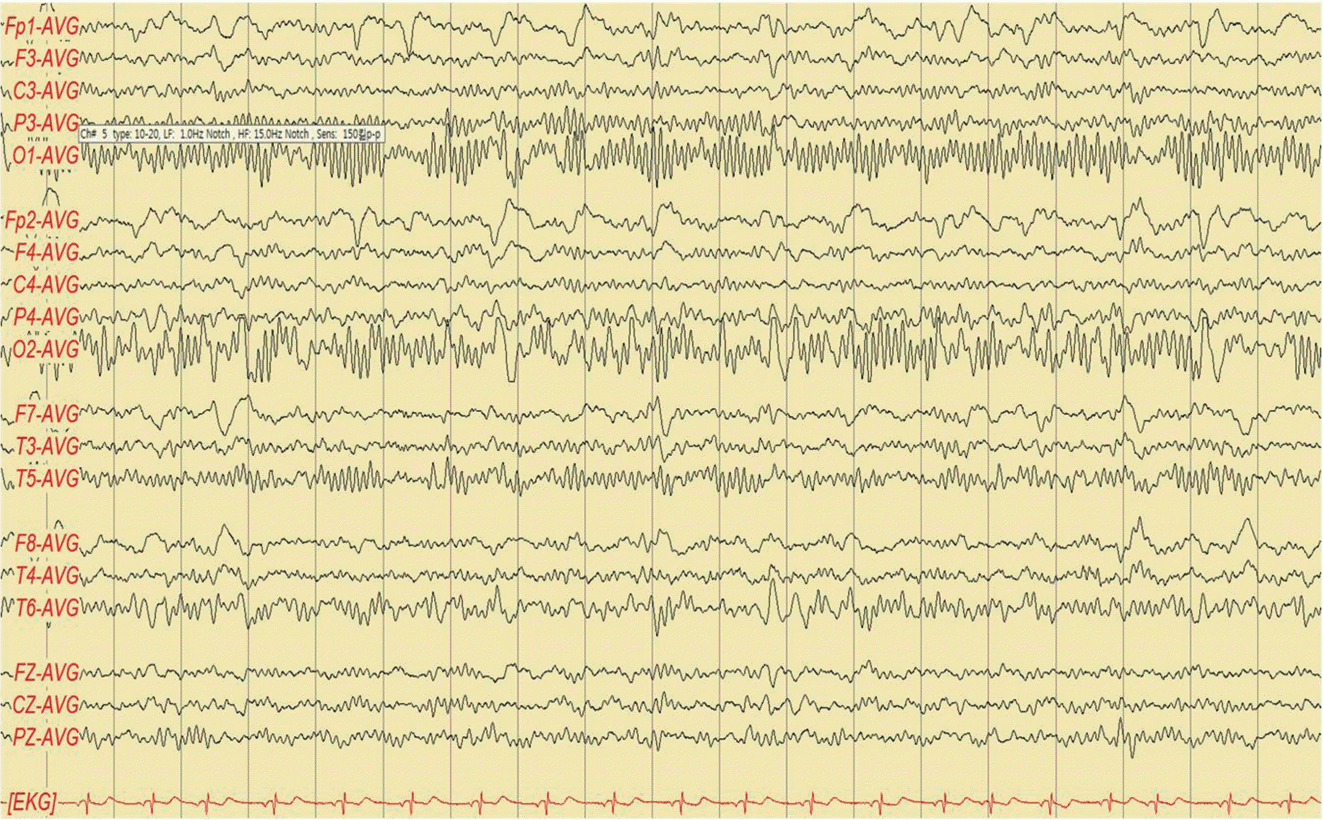
입원 당시 시행한 말초혈액검사에서는 백혈구 6,800/mm3 , 혈소판 305,000/mm3 , 혈색소 14.3 g/dL, 헤마토크리트 42.6%였다. 생화학검사, 전해질검사는 모두 정상이었으며, 뇌척수액검사상 바이러스 및 결핵, 세균배양검사를 포함한 검사소견은 모두 정상범위로 특이소견은 없었다. 대사질환 감별을 위한 갑상선기능검사, 유기산검사, 아미노산검사 및 신생아대사이상검사 모두 정상소견이었으며, 혈액응고검사에서도 특이소견은 관찰되지 않았다. 자가면역질환 감별을 위한 항핵항체, 항호중구세포질항체, anti cardiolipin Antibody, lupus anticoagulant, complement 3, complement 4, 50% hemolytic unit of complement (CH50)에서도 특이소견은 없었다. 환아의 신체 진찰상 간비대가 없었고 처음 시행한 검사실소견상 간효소치와 혈액응고검사가 모두 정상 범위로 확인되었으므로 윌슨병에 의한 보행장애와 구음장애의 가능성은 떨어진다고 판단되어 이에 대한 감별검사는 시행하지 않았다. 환아는 지속적인 보행장애과 구음장애의 진행으로 뇌질환에 대한 감별을 위해 영상의학적 검사를 함께 시행하였으며, 뇌 자기공명영상에서 뇌실 크기 및 뇌 실질에 위축 등의 소견 없이 정상이었으나 enhanced T1, fluid-attenuated inversion recovery 이미지에서 모야모야병에서 연수막문합 등의 측부순환로에 의해 나타나는 ivy sign을 확인할 수 있었으며(Fig. 1), 함께 시행한 뇌 자기공명혈관조영술에서 양측 내경동맥, 중대뇌동맥 및 후대뇌동맥에서 폐색된 혈관을 확인할 수 있었다(Fig. 2). 이를 통해 환아 모야모야병으로 진단하에 뇌 혈류 상태 확인 및 치료방향을 결정하기 위해 시행한 뇌동맥조영촬영(4-vessel angiography)에서도 양쪽 총경동맥의 원위부 내경동맥에 협착소견이 있었으며 협착부 부위 주변으로 측부순환혈관이 형성되어 연기처럼 피어오르는 양상의 모야모야 혈관이 확인되었다(Fig. 3). 뇌파상에서 모야모야병이 있을 때 특징적으로 발견되는 build-up, rebuild-up 소견은 명확히 관찰되지 않았다(Fig. 4).

It can find out ‘ivy sign’ obviously at (A, B) enhanced T1, (C, D) fluid-attenuated inversion recovery image of brain magnetic resonance imaging (arrows). A, anterior; P, posterior.
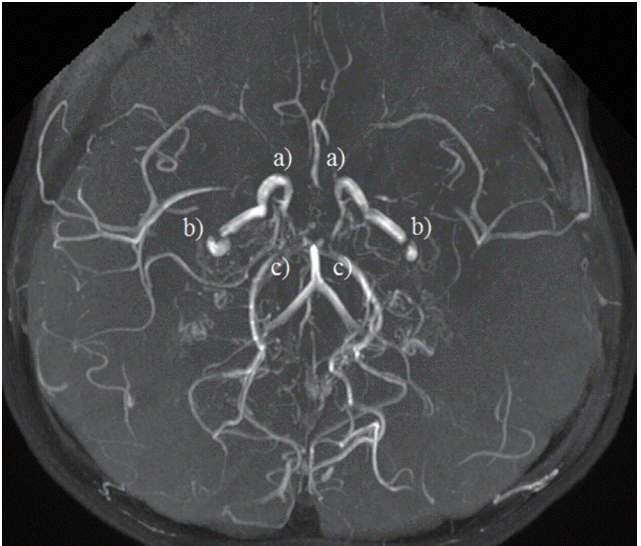
In brain magnetic resonance angiography, it can find that occlusion or narrowing of both cavanous internal carotid artery (a) and proximal middle cerebral artery (b), and both posterior cerebral arteries (c) with surrounding collateral vessels.
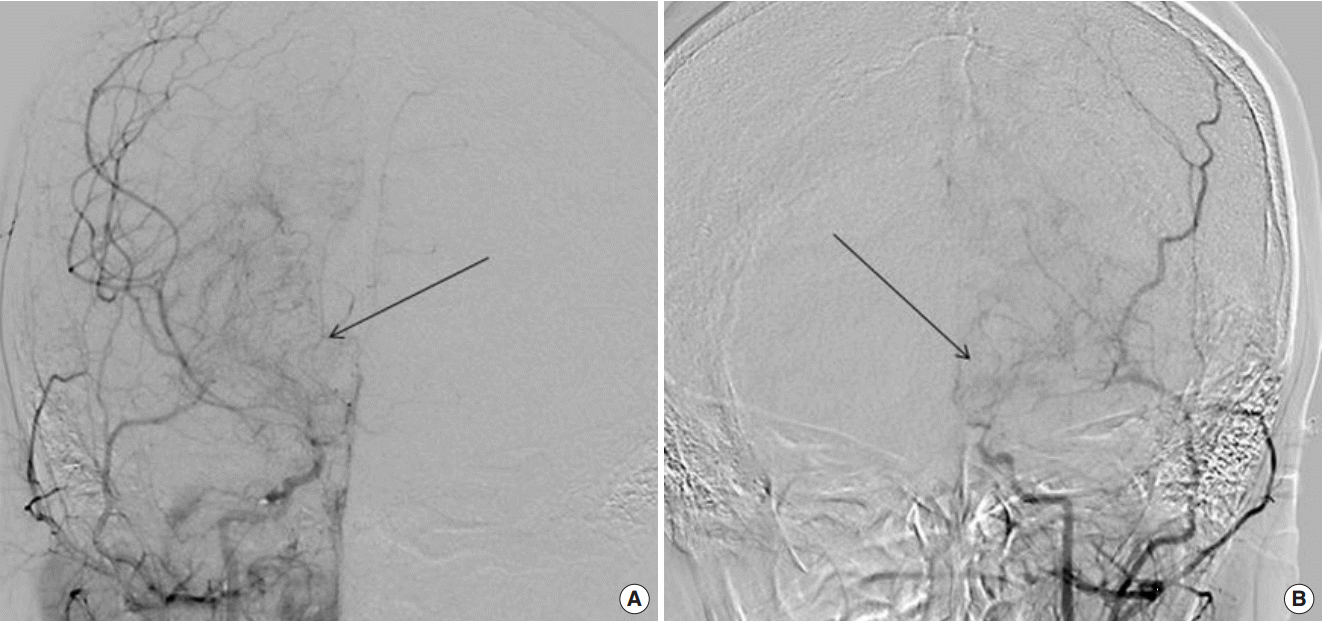
(A, B) In 4-vessel angiography, there are stenoocclusion at both distal internal carotid arteries, and demonstrate basal collateral vessels (arrows).
환아는 입원 후에도 걸을 때 균형을 잡지 못하는 모습과 말이 어눌한 모습을 지속적으로 보였으며 하루에 2-3회 가량 1분 이하의 두통이 지속되지만 구토나 어지럼증은 호소하지 않은 상태로 증상에 대해 보존적으로 치료하며 검사를 진행하였다. 환아는 내원 2일 째 시행한 자기공명영상검사상 양측에 모야모야 혈관이 발달되어 있는 모야모야병이 확인되어 수술적 치료를 위해 신경외과로 전과되었으며, 내원 15일째에 왼쪽 뇌경질막동맥간접문합술(encephalo-duro-arterio-galeo-synangiosis), 내원 30일째에 오른쪽 뇌경질막동맥간접문합술을 시행하였고 수술 이후 안정적인 상태를 유지하였다. 환아는 수술 이후 보행장애에서 회복되어 휘청거리지 않고 똑바로 걸을 수 있게 되었으나 오른쪽 뇌경질막동맥간접문합술을 시행한 이후 오른쪽 전두엽에 뇌경색이 발생하여 왼팔의 운동기능이 grade 3-4로 유지되고 있으며 말할 때 발음이 불분명하고 어눌하게 하는 모습이 남아있어 퇴원 후에도 재활의학과에서 언어치료를 포함한 재활치료를 시행하며 추적관찰하던 중 수술 1년 6개월 후부터 다시 말이 어눌해지며 왼손 사용 및 걸음걸이가 부자연스러운 모습을 보였다. 환아는 이에 대한 검사를 위해 순천향대학교 서울병원 신경외과로 재입원하여 뇌 자기공명영상검사를 시행하였으나 새롭게 발견된 뇌경색이나 출혈소견 등이 발견되지 않아 퇴원하였으며 이후 자의로 병원에 내원하지 않아 추적관찰이 중단되었다.
고 찰
모야모야병은 뇌기저부의 측부순환혈관이 모락모락 피어오르는 담배연기처럼 보여 이 모양을 따 이름 붙여진 병으로, 이 질환은 1957년 일본에서 처음으로 증례가 보고되어 1960년대부터 모야모야병이라는 용어로 체계화되었으며, 전 세계에서 특히 동아시아 지역에 많이 발생하는 것으로 알려져 있다[4]. 이 병은 소아 뇌졸중을 일으키는 대표적인 질환 중 하나로, 전체 모야모야병 환자 중 약 50%가 10세 미만의 소아로 알려져 있으며[5], Suzuki와 Kodama [6]에서의 보고에서 소아의 평균 발병 나이는 6년 4개월이었다. 본 증례에서 환아가 모야모야병으로 진단된 나이는 7세로 평균 발병 나이보다 약간 높았으나 실제 증상이 처음 나타난 것은 최대 11개월 전으로 화상으로 인해 환아의 활동이 제한되면서 증상의 발생 시기가 불명확하며 발견시기도 늦어졌다. 또한 환아의 진단 당시 호소하는 증상은 보행장애와 구음장애로, 모야모야병으로 진단되는 환아들에게서 주로 발견되는 일과성 허혈성 발작이나 편측마비 등의 뇌허혈 증상이 나타나지 않아 첫 진찰 당시 모야모야병을 의심하기 어려웠으며 영상의학적인 검사를 통해 진단되었다. 모야모야병의 진단은 전통적으로 뇌혈관조영술을 통해 진단되며, 최근에는 자기공명영상과 자기공명혈관조영술이 발달하여 진단에 이용되고 있다. Suzuki와 Kodama [6]는 질병의 진행 정도를 6단계로 분류하였는데, stage I은 내경동맥분지 부위에 협착이 나타나는 시기, stage II는 뇌 기저부 모야모야 혈관들의 출현과 모든 대뇌동맥들이 확장되는 시기, stage III은 뇌 기저부 모야모야 혈관들의 증강 및 확대시기(중대뇌 및 전대뇌동맥 소실), stage IV는 모야모야 혈관들의 최소화 및 후대뇌동맥 소실시기, stage V는 모야모야 혈관의 감소 및 모든 대뇌동맥 완전 소실시기, stage VI은 모야모야 혈관들의 소실 및 측부순환이 외경동맥으로 이루어지는 시기로 나누었다. 본 증례의 환아는 진단을 위해 자기공명영상 및 자기공명혈관조영술, 뇌동맥조영촬영을 시행하였으며, 양쪽 총경동맥의 원위부 내경동맥에 협착소견이 있었으며 협착부위 주변으로 모야모야 혈관이 관찰되어 stage I-II 사이의 단계로 확인되었다. 또한 모야모야병에서는 뇌파검사상 특징적으로 과호흡 시에 규칙적인 고진폭의 서파가 나타나는 build-up, 과호흡이 끝나고 수분 후에 불규칙한 고진폭의 서파가 다시 나타나는 rebuild-up 현상이 특히 소아에서 잘 나타나는데, 이러한 현상은 과호흡에 의해 유발된 과이산화탄소혈증에 의해 대뇌피질의 뇌혈류 회복이 늦어지면서 발생하는 것으로 여겨진다[7]. 따라서 환아는 모야모야병으로 진단된 이후 뇌파검사도 함께 시행하였는데, 환아의 뇌파검사에서는 build-up 및 rebuild-up 현상이 관찰되지 않아 전형적인 모야모야병의 뇌파양상이 나타나지 않았다. 환아는 진단 이후 바로 외과적인 수술을 통해 측부혈행을 만들어주는 방법으로 치료를 시작하였는데, 모야모야병은 초기에는 병변이 경미하여 아스피린, 스테로이드, 혈관확장제 등의 보존적 치료를 시행하기도 하나 소아에서는 진행이 빨라 진단 당시 이미 뇌경색이 있는 경우가 많고 수술을 기다리는 동안 추가적인 증상이 발견되는 경우도 많다고 보고되어 반드시 조기에 수술을 해 주는 것이 병의 진행을 막는 데 도움이 된다[8]. 모야모야병의 예후는 발병 연령, 임상경과, 영상소견 및 재발 여부에 따라 결정되고 나이가 어리거나 신경학적 결손증상이 있는 경우, 뇌동맥조영술상 광범위한 폐쇄가 있는 경우 예후가 좋지 않다고 알려져 있는데[9], 본 증례의 환아는 평균 발생 나이보다 높은 7세에 진단되었고 진단 직후 수술적 치료를 시행하였으나, 진단 11개월 전 양쪽 허벅지와 하복부에 화상을 입음으로써 보행장애가 심해지고 구음장애가 같이 발생할 때까지 증상 발생을 알아채지 못하여 진단이 늦어지게 되었으며 증상을 발견한 이후에도 허혈성 증상으로 발현되지 않아 모야모야병에 대한 의심 및 진단이 늦어지는 동안 질환의 빠른 진행으로 인해 증상이 완전히 회복되지 않고 수술 후 뇌경색이 발생하여 다시 구음장애 및 보행장애가 악화되는 등 예후가 나빠졌을 것이라 여겨진다. 따라서 일과성 뇌허혈 발작 및 편측 마비 등의 특징적인 소아 모야모야병의 증상뿐 아니라 보행장애나 구음장애와 같은 증상이 갑자기 나타난 환아들의 경우에도 영상의학적 검사를 시행할 때 컴퓨터단층촬영이나 자기공명영상뿐 아니라 뇌혈관조영술이나 자기공명혈관조영술과 같은 뇌 혈관에 대한 감별검사를 반드시 함께 시행하여 조기에 진단 및 치료를 시작할 수 있도록 해야 할 것이라 생각한다.