서 론
손발톱탈락증은 손발톱바탕질의 증식이 일시적으로 감소하거나 멈추는 경우 근위부 손발톱판이 손발톱바닥과 손발톱바탕질에서 분리되는 것을 말한다. 수족구병은 소아에서 흔하게 발생하며 발열과 입안의 물집과 궤양, 손과 발의 수포성 발진을 특징으로 하는 질환이다. 수족구병이 호전된 후에 드물게 늦은 합병증으로 손발톱탈락증이 보고된 바가 있다. 저자는 수족구병이 호전된 후에 발생한 손발톱탈락증 사례를 경험하였기에 문헌고찰과 함께 보고하는 바이다.
증 례
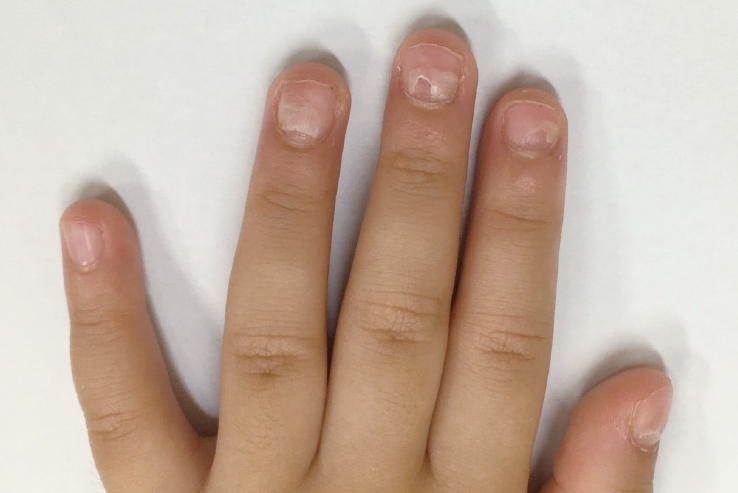
2세 여자 환아가 발열, 기침 등을 주소로 한 상기도 감염과 내원 1주 전부터 손톱 모양이 이상하게 보인다고 보호자가 걱정하여 소아청소년과 외래로 내원하였다. 과거력상 심한 전신적 질환이나 영양결핍 소견, 손가락과 손톱의 외상 등 특이소견은 보이지 않았으며 현재 복용 중인 약물은 없었다. 환아는 내원 4주 전에 개인 소아청소년과 의원에서 발열, 입안의 궤양, 손의 수포성 발진을 주소로 수족구병으로 진단받고 치료하였으며, 해열제 이외에 다른 약물 복용력은 없었고 본원 외래 내원 당시에는 수족구병은 호전된 상태였다. 전신적 진찰소견상 왼쪽 2번째, 3번째, 4번째 손발톱판이 손발톱바닥과 손발톱바탕질에서 분리되는 것이 관찰되었다(Fig. 1). 오른쪽 손톱과 양쪽 발톱에서 변형이 동반된 손발톱탈락증은 관찰되지 않았으며 다른 손가락과 손톱에서 외상이나 손톱주위염은 동반되지 않았다. 수족구병 발병 후에 발생한 손발톱탈락증으로 진단하여 보호자에게 설명하였으며, 특별한 치료 없이 경과 관찰하였고 3개월 후 외래 방문 시에 손발톱탈락증은 호전되어 정상 손톱 소견을 보였다.
이 증례연구의 출판을 위해 환자 보호자로부터 의학정보의 연구 자료 이용 동의를 얻었다
고 찰
손발톱탈락증은 손발톱바탕질의 증식이 일시적 기능 정지로 인하여 감소하거나 멈추는 경우 손발톱판에 생기는 가로 고랑인 보우선(Beau’s line), 손발톱판이 상하로 나뉘며 근위부 손발톱판이 손발톱바닥과 손발톱바탕질에서 분리되는 것을 말한다. 짧은 기간 손발톱 형성이 느려지거나 부분적으로 손발톱판 생성 장애가 심하지 않고 표면적인 경우 손발톱 표면에 횡주하는 홈을 유발하는 보우선으로 나타나며, 손발톱판 전체 두께에 생성 장애가 있는 경우 손발톱바탕질 바닥으로부터 손발톱판이 분리되어 손발톱탈락증이 발생한다[1]. 원인으로는 가와사끼병, 보통천포창 등 자가면역질환. 길랑-바레 증후군, 스티븐스-존슨 증후군, 크론크하이트-캐나다 증후군 등 심한 전신적 질환, 항암 화학요법(capecitabine, doxorubicin), 항뇌전증제(carbamazepine, valproic acid), 항생제(penicillin V, azithromycin), retinoids, lead, lithium 등 약물, 손과 발의 부분적 외상, 물집 질환이나 손톱 주위 피부염 등 피부과적 질환, 수족구병, 수두 등의 바이러스 감염도 원인으로 보고되고 있으며, 원인 약물의 중단이나 전신질환의 회복 후에 가역적으로 호전된다[2].
수족구병은 소아에서 흔하게 발생하며 일반적으로 양성 경과를 보이는 질환으로, 입술, 잇몸, 혀, 구강 점막, 인두와 구개 등에 수포가 발생해서 나중에 궤양을 형성하며, 반점구진 발진, 수포 발진, 농포 발진이 손가락, 손, 발, 서혜부나 엉덩이에 나타나고 이러한 수포 병변은 1주일 정도 경과되면 없어진다. 가장 흔하게는 콕사키바이러스(coxsackievirus) A16에 의해 발생하며, 그 외에 장바이러스 71, 콕사키바이러스 A5, A6, A7, A9, A10, B2, B5 등에 의해서도 발생할 수 있다.
수족구병과 손발톱탈락증의 연관성은 2000년 Clementz와 Mancini [3]에 의해 처음으로 5예의 환자에서 보고한 이후 드물게 보고되었다. Bettoli 등[4]은 수족구병과 손발톱탈락증 발생 사이에 약 1달간의 간격이 있었고 손발톱탈락증을 일으킬 만한 다른 병적인 상황이 없었으며 같은 바이러스에 감염되는 것으로 보이는 두 명의 형제에서 동시에 손발톱탈락증이 발생한 것을 근거로 두 질환의 연관성에 대하여 보고하였다. 수족구병 이후에 손발톱탈락증은 손톱뿐만 아니라 발톱에서도 발생한다. 그러나 이전에 발에 심한 수포 발진이 있었던 수족구 환자에서도 발톱의 탈락증은 덜 빈번하게 관찰된다고 보고하였다[5].
2008년 스페인에서 Davia 등[6]은 소아에서 손발톱탈락증이 대규모로 집단적으로 발생하여 134예의 역학분석을 통해 수족구병과 손발톱탈락증과의 강한 연관성을 제시하였고 수족구병의 중증도와 손발톱탈락증과 사이의 연관성은 없다고 보고하였으며 콕사키바이러스 A5, A6, A10, A16, B1, B3, 에코바이러스(echoviruses) 3, 4, 9 장바이러스 71 등 다수의 장바이러스 균주들과 혈청형들을 확인하였다. 2008년 핀란드에서 Osterback 등[7]은 수족구병을 앓은 후 발생한 손발톱탈락증 환아의 탈락된 손발톱에서 중합효소연쇄반응으로 원인 바이러스를 검출하여 콕사키바이러스 A6가 연관되어 있다고 보고하였으며, 바이러스의 증식이 직접적으로 손발톱 바탕질에 손상을 가하고 결과적으로 일시적인 손발톱의 이상 증식을 가져온다고 하였으나 명확한 기전은 아직도 알려져 있지 않다. 2010년 대만에서 Wei 등[8]은 수족구병 발병 후에 손톱의 다양한 변형을 보인 55예의 환아에서 혈청 분석을 통해 콕사키바이러스 A6 감염군이 콕사키바이러스 A6 비감염군보다 손발톱탈락증의 발생률이 유의하게 높다고 보고하였다.
수족구병 발병 후에 발생한 손발톱탈락증은 7세 이하의 소아에서 주로 발병하였으며, 수족구병 발병 후 4–10주 후에 발생하는 후기 합병증으로, 손발톱의 변화는 일시적이며 특별한 치료 없이도 1–2개월 이내에 자연적으로 정상 손발톱으로 회복된다[2].
수족구병 유행 시기에 손발톱의 변형을 가져오는 손발톱탈락증에 대해 이해하여 불필요한 치료를 방지하고 과도한 걱정을 하는 보호자에게 적절한 교육이 필요할 것으로 생각된다.