SMS 2011 June;17(1):11-15.
Published online 2011 June 30 |
| Copyright ⓒ 2010 Soonchunhyang Medical Science
|
| The Analysis of Risk Factors of Gall Stone Associated with Metabolic Syndrome |
| Mi-Ae Kim, Chang-Oh Kim, Ju-Young Seo, Byung-Wook Yoo, Yong-Jin Cho, Jung-Eun Oh, Sung-Ho Hong, Choo-Yon Cho |
| Department of Family Medicine, Soonchunhyang University Seoul Hospital, Soonchunhyang University College of Medicine, Seoul, Korea |
| Corresponding Author: Ju-Young Seo , Tel: +82-2-709-9158 , Fax: +82-2-709-9133 , Email: drsjy@schmc.ac.kr
|

|
ABSTRACT
|

|
|
|
Objective: Recently, the prevalence of gall stone related with metabolic syndrome is increasing in Korea. The aim of this study was to reveal a relationship between components of metabolic syndrome and the development of gall bladder stones.Methods: Among the subjects who visited a health promotion center of Soonchunhyang University Hospital from March 2009 to March 2010, a total of 5,201 adults were examined. Among them, the final 5,052 (male 3,403, female 1,649) adults were included. Sex, age, body mass index, waist circumference, blood pressure, fasting blood glucose, total cholesterol, triglyceride, high density lipoprotein-cholesterol levels, and the presence of gall stones were measured. Metabolic syndrome was defined by criteria of 2004 American Heart Association/Updated National Cholesterol Education Program Adult Treatment Panel III. Analyses were adjusted by age and sex. Results: This study showed that the prevalence of gall stone was 1.6% and metabolic syndrome was 19.3%. The results didn’t show an association between gall stone risk and components of metabolic syndrome. But gall stone risk was increased according to aging, high total cholesterol in the abnormal body mass index group. In normal body mass index group, waist circumference was related with the development of gall stone. Total cholesterol level was related with the development of gall stone in overweight group. Conclusion: This study showed total cholesterol levels and waist circumference related with prevalence of gall stone in specific body mass index group. |
|
Keywords: Metabolic syndrome; Gallstones; Total cholesterol; Waist circumference; Body mass index |
|

|
서 론
|

|
|
대사증후군은 고혈압, 고중성지방혈증, 당대사 이상 및 비만과 같은 관상동맥 위험인자가 함께 나타나는 증후군을 말하는 것으로 발생기전이 명확히 밝혀지진 않았으나 인슐린 저항성이 주요 역할을 하는 것으로 알려져 있다
[1,2]
. 대사증후군으로 인한 당뇨병 및 심혈관 질환의 위험성이 증가됨에 따라 미국국립보건원(National Institute of Health)의 National Cholesterol Education Program Adult Treatment Panel (NCEP-ATP) III 보고서에서는 허리둘레, 혈압, 혈당, 중성지방, 고밀도 지단백 콜레스테롤의 다섯 가지 항목 중 3개 이상을 만족시킬 경우 대사증후군이라 정의하고 대사 이상의 예방과 조기 치료의 중요성을 강조하고 있다
[3]
. 이러한 대사증후군 유병률 증가는 전 세계적인 추세로, 한국에서 역시 2006년 발표된 국민 건강 영양 조사 자료에 따르면, 20세 이상 성인 비만 유병률이 30% 이상이며, 30세 이상 대사증후군의 유병률이 32.6%에 달하고 있다
[4]
.
담석은 서구사회에
[5,6]
많이 발생하는 질환으로, 한국에서도 사회 경제 수준이 향상되고 생활 습관이 서구화되면서 담석의 발생이 증가하고 있으며
[7-10]
아직까지 한국에서 정확한 담석증의 전체적인 발생률 또는 유병률에 대한 보고는 없으나, 건강 검진자들을 대상으로 담석질환의 유병률을 조사한 결과에서는 2.3-4.9% 정도로 보고되고 있다
[11-14]
. 서양에서는 대부분 담낭 내 결석이 발생하고, 콜레스테롤 담석이 많은 것으로 보고되어지는 반면, 우리나라에서는 색소성 담석이 많고 담석의 위치에 있어서도 담관 결석과 간내 결석이 상대적으로 많으며 여성에서 호발하는 경향을 보여 왔다
[8,9,15]
. 하지만 1980년대 이후 식생활의 변화 등으로 콜레스테롤 담석이 증가할 것으로 예상되며, 역학 연구에서 콜레스테롤 담석의 위험 요소로 비만과 고인슐린혈증이 많은 영향을 미치는 것으로 되어 있어 담석의 증가와 대사증후군과 밀접한 관계가 있을 것이라는 보고가 이뤄지고 있다
[16,17]
.
이에 본 연구는 대학병원 건강 검진 수진자를 대상으로 담석과 대사증후군 인자와의 관련성을 알아보고자 한다. |

|
대상 및 방법
|

|
|
1. 연구 대상 및 기간
2009년 3월 1일부터 2010년 3월 31일까지 한 대학병원 건강검진센터를 방문한 5,201명의 건강 검진자 중 부정확한 통계 자료를 포함하여 간, 담도계 질환과 관련하여 치료나 시술을 받은 과거력이 있었던 149명을 제외한 5,052명을 대상으로 하였다.
2. 연구 방법
1) 신체 계측, 문진 및 채혈
내원 당시 측정한 대상자들의 신장과 체중으로 (체중[㎏]/신장[m]2)의 식을 이용하여 체질량 지수(body mass index, BMI)를 계산하였고, 허리둘레는 직립자세에서 최하위 늑골하부와 골방 장골능(iliac crest) 사이의 가장 가는 부위를 cm 단위로 측정하였다. 고혈압, 당뇨, 고지혈증 등 기왕력에 대한 설문 후 이를 확인키 위해 1:1의 문진을 시행하였다. 수축기 및 이완기 혈압은 최소한 10분 이상의 안정 상태를 유지한 후 자동혈압측정계로 우측 상완에서 측정하였다. 채혈은 8시간 이상의 금식 후 공복 상태에서 시행한 후 혈중 총 콜레스테롤, 중성지방, 고밀도 지단백 콜레스테롤, 혈당을 측정하였다.
2) 대사증후군의 진단 기준 및 담석 진단
대사증후군은 허리둘레에 의한 복부 비만을 제외하고 2004년 발표된 American Heart Association/Updated NCEP
[18]
를 근거로 하여 다음 5개의 항목 중에서 3개 항목 이상을 만족할 경우 대사증후군으로 진단하였다. 허리둘레는 대한비만학회가 제시한 한국인 허리둘레 기준치를 사용하여 복부 비만을 정의하였다. 대상자 중 고혈압, 당뇨, 고지혈증과 관련하여 약물 치료 과거력이 있는 경우는 제외하였다.
(1) 허리둘레가 여자 ≥85 cm , 남자 ≥90 cm
(2) 중성지방이 ≥150 mg/dL
(3) 고밀도 콜레스테롤이 남자에서 <40 mg/dL, 여자에서 <50 mg/dL
(4) 수축기 혈압 ≥130 mmHg 혹은 이완기 혈압 ≥85 mmHg
(5) 공복 혈당 ≥100 mg/dL
담석은 숙련된 영상의학과 전문의 1인이 복부 초음파를 이용하여 진단하였으며, 담석 외에 담낭 관련 질환이 있는 경우는 제외시켰다.
3. 통계 분석
연구 대상자의 기본 특성에 대하여 기술 분석을 시행하였고 나이, 성별 등을 보정한 뒤 대사증후군의 여러 위험인자와 담석과의 관계를 평가하기 위하여 다중 로지스틱 회귀분석(multiple logistic regression analysis)을 시행하였다. 통계 분석은 SPSS ver. 14.0 프로그램을 사용하였고 신뢰수준은 95%로 하여, P값이 0.05 미만일 때 통계학적으로 유의한 것으로 판정하였다. |

|
결 과
|

|
|
1. 연구 대상자의 일반적 특징
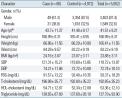
전체 대상자는 5,052명으로 남자는 3,403명(87.4%), 여자는 1,649명(32.6%)이었고 대상자의 평균 연령은 41.51±9.21이었으며, 담석군과 대조군 간에는 연령을 제외한 신장, 체중, 허리둘레, 체질량 지수, 혈압, 공복 시 혈당, 총 콜레스테롤, 고밀도 지단백 콜레스테롤, 중성지방 간의 평균 및 빈도의 통계적 차이는 없었다
(Table 1)
.
2. 대사증후군 관련 인자 및 담석의 유병률
전체 대상자 5,052명 중 담석의 유병률은 1.6% (80명)이었다. 대사증후군의 전체 유병률은 19.2% (958명)이었고 담석군에서는 20%, 대조군에서는 19.3%였다. 복부비만, 고혈압, 공복 고혈당, 고중성지방, 고밀도 지단백 콜레스테롤 이상은 담석군과 대조군 간에 차이가 없었으며, 총 콜레스테롤 수치 220 mg/dL 이상인 경우는 담석군(30%)에서 대조군(20.6%)보다 유의하게 높았다
(Table 2)
.
3. 체질량지수에 따른 대사증후군 인자와 담석의 비교 위험도
정상 체질량군(BMI<23 kg/m2)에서는 복부 비만군이 대조군에 비해 담석의 위험도가 7.46배(odds ratio [OR]; 95% confidence interval [CI], 1.90-29.37) 높았고 통계적으로 유의하였으며, 고혈압, 공복고혈당, 저 고밀도 콜레스테롤혈증, 고중성지방혈증군은 담석의 위험이 대조군보다 통계적으로 유의하게 높지 않았다.
과체중과 비만군(BMI≥23 kg/m2)에서는 총 콜레스테롤이 220 mg/dL 이상인 군이 대조군에 비해 담석의 위험 도가 1.87배(OR; 95% CI, 1.03-3.41) 높았고 통계적으로 유의하였으며, 복부 비만, 고혈압, 공복 고혈당, 저 고밀도 콜레스테롤혈증, 고중성지방혈증군은 담석의 위험이 대조군보다 통계적으로 유의하게 높지 않았다
(Table 3)
. |

|
고 찰
|

|
|
기존에 발표된 국내 논문에서는 담석 유병률에 대한 연구가 많지 않다. 일부 외과계에서 수술 사례들을 위주로 조사한 결과 담석 유병률이 5-6%
[12]
인 것으로 보고되었으나, 대부분 임상에서 진단되어 수술적 처치를 받은 경우에 한정되었던 것이라 무증상의 담석이 있는 경우를 포함하지 못한 것을 비추어 볼 때 이를 표준화된 담석 유병률이라 하기엔 다소 무리가 있을 것으로 보인다. 이렇게 담석의 정확한 통계가 부족한 가운데 근간 일부 연구들에서 건강 검진자를 대상으로 담석증의 유병률을 조사하였는데 박 등의 연구에서는 2.3-4.9%
[11-14]
로 보고된 바 있고 본 연구에서는 이보다는 낮은 1.6%로 조사되었다. 이는 이전 연구에서는 대상군 선정에 있어 담도 관련 질환의 치료 및 약물 복용 사례를 제한하지 않고 모두 포함한 반면, 본 연구에서는 담석 외의 모든 간, 담도 관련 질환의 치료 혹은 시술을 했거나 담석 발생 증가에 중요한 영향을 미칠 것으로 생각되는 고지혈증 등의 대사관련 질환을 치료했던 과거력이 있으면 연구대상에서 모두 제외하여 기존의 발표된 연구들보다 본 연구의 담석 유병률이 다소 낮게 측정된 것으로 보인다.
담석 유병률 외에 국내 담석의 역학적 변화를 보면 이전과 달리 담낭 내의 콜레스테롤 결석이 증가하여 담석증의 전체 유병률이 증가되고 있다는 연구들을
[18,19]
볼 수 있다. 이는 경제 사회적 수준 향상과 생활양식의 서구화로 인한 비만 증가에 기인하는 것으로, Maclure 등
[20]
에 의하면 비만한 사람의 경우 간에서 3-hydroxy-3-methyl-glutaryl coenzyme A reductase가 활성화되어 콜레스테롤 생성과 분비가 증가되고, 담즙의 콜레스테롤이 과포화되며 담낭 수축력이 저하되어 담석이 잘 발생되기 때문인 것으로 설명하고 있다.
이렇게 담석 원인으로 보이는 비만과 관련하여 대사성 군집 위험요인으로 대표되는 대사증후군의 증가가 담석증의 증가와 무관치 않을 것으로 보고 이에 대한 연구들이 이뤄지고 있다. 하지만 아직까지 한국의 대사증후군과 담석 발생의 연관성에 관한 연구가 부족하고 그간 여러 외국 연구에서 대사증후군 인자 중 허리둘레가 가장 담석 발생을 증가시키는 위험 인자라고 밝혀 온 것에 반해
[21,22]
한국에서는 허리둘레 대신 체질량 지수 위주로 연구
[23]
가 이뤄져 외국 연구 결과와의 비교에 무리가 있었다. 그래서 본 연구에서는 체질량 지수 대신 허리둘레를 이용하여 담석 발생에 대한 위험도를 비교한 결과 복부 비만, 고혈압, 고 중성지방, 공복 시 고혈당, 고밀도 지단백 콜레스테롤 이상과 관련하여 담석 발생의 증가와 관련된 인자는 없었고, 연령 및 총 콜레스테롤 수치가 담석 발생에 영향을 미치는 것으로 나타났다.
특히 과체중과 비만군(BMI≥23 kg/m2)에서 총 콜레스테롤 수치 borderline-high에 해당하는 220 mg/dL를 기준으로 나누어 담석 발생에 대한 위험도를 비교하였을 때 총 콜레스테롤 220 mg/dL 이상일 경우 대조군에 비해 담석의 위험이 1.87배 높은 것으로 나타나 정상 체질량군과 달리, 과체중과 비만군에서는 총 콜레스테롤을 담석 발생 예측 인자로서 의미를 둘 수 있겠다.
또한 전체 대상자에 대해 허리둘레와 담석의 연관성에 유의한 결과 값을 얻지는 못하였으나 BMI<23 kg/m2인 정상 체질량군에서는 복부 비만인 경우 담석의 위험도가 7.46배 높게 나타났다. 따라서 BMI가 정상이더라도 복부 비만이 있는 경우 담석의 예방과 조기 진단에 관심을 가져야 할 것이다.
본 연구의 제한점으로는 첫째, 일개 대학병원 검진센터를 방문한 수검자를 대상으로 조사한 연구이기 때문에 지역사회 전체를 대표할 수 없다는 점과, 둘째, 이번 연구가 후향적 조사로 진행되었으므로 담석에 영향을 줄 수 있는 여러 요인들(급격한 체중감소, 칼슘섭취, 임신, 피임약 복용, 섬유질 섭취, 비스테로이드계 항염증 약물 복용유무 등)들을 모두 고려하지 못했다는 점, 셋째, 초음파 장비로 담석을 진단하여 색소성 담석인지 콜레스테롤 담석인지 감별할 수 없었다는 점이다.
그러나 본 연구는 5,052명이라는 다수의 성인을 대상으로 하여 정상 체중이더라도 복부 비만이 있는 경우 담석 발생의 위험이 증가하며 과체중이나 비만인 경우에는 담석 발생이 고농도의 총 콜레스테롤과 관련이 있음을 보여주었다.
결론적으로 대사증후군과 관련한 담석에 위험인자에 대한 많은 연구가 이뤄지지 않은 가운데 본 연구에서는 과체중과 비만군에서 총 콜레스테롤 증가에 따라 담석이 증가되었으며 정상 체질량군에 한하여 대사증후군 인자들 중 허리 둘레, 즉 복부 비만이 담석의 증가와 관련 있는 것으로 밝혀졌다. 아직까지 대사증후군과 담석에 관한 연구들이 많지 않아 일관성 있는 연관 관계를 밝히기 위한 많은 연구가 필요할 것으로 보인다. |
|

|
TABLES
|

|
|
|
Table.1
General characteristics between cases and controls
BMI, body mass index; SBP, systolic blood pressure; DBP, diastolic blood pressure; FBG, fasting blood glucose; T-cholesterol, total-cholesterol; HDL-cholesterol, high density lipoprotein-cholesterol.
a) Significan difference between the case group and the control group by Student’s t-test (P<0.05). |

|

|
Table.2
Prevalence of metabolic abnormality between cases and controls
WC, waist circumference; BP, blood pressure; FBG, fasting blood glucose; HDL-cholesterol, high density lipoprotein-cholesterol; TG, triglyceride; T-cholesterol, total-cholesterol.
a) P-value by chi-square test. |

|

|
Table.3
The difference of risk of gallbladder stone between BMI<23 kg/m2 group and BMI≥23 kg/m2 group
BMI, body mass index; OR, odds ratio; CI, confidence interval; WC, waist circumference; BP, blood pressure; FBG, fasting blood glucose; HDL-cholesterol, high density lipoprotein-cholesterol; TG, triglyceride; T- Cholesterol, total cholesterol.
a) OR and P-value by multiple logistic regression analysis after adjust for age and sex. |

|
|
| |

|
REFERENCE
|

|
|
|
1.
|
Reaven GM. Banting lecture 1988. Role of insulin resistance in human disease. Diabetes 1988;37:1595-607. |
|
|

|
|
2.
|
DeFronzo RA, Ferrannini E. Insulin resistance. A multifaceted syndrome responsible for NIDDM, obesity, hypertension, dyslipidemia, and atherosclerotic cardiovascular disease. Diabetes Care 1991;14:173-94. |
|
|

|
|
3.
|
Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Executive Summary of The Third Report of The National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, And Treatment of High Blood Cholesterol In Adults (Adult Treatment Panel III). JAMA 2001;285:2486-97. |
|
|

|
|
4.
|
Korean Ministry of Health & Welfare. Report on National Health and Nutrition Survey 2005. Seoul: Korean Ministry of Health & Welfare; 2006. |
|
5.
|
Russo MW, Wei JT, Thiny MT, Gangarosa LM, Brown A, Ringel Y, et al. Digestive and liver diseases statistics, 2004. Gastroenterology 2004;126: 1448-53. |
|
|

|
|
6.
|
Diehl AK. Cholelithiasis and the insulin resistance syndrome. Hepatology 2000;31:528-30. |
|
|

|
|
7.
|
Park YH, Kin JP, Kwon OJ. A clinical study of cholelithiasis in Korean. J Korean Surg Soc 1982;24:1052-7. |
|
8.
|
Park YH, Kim SW. Epidemiological and clinical characteristics of gallstone disease in Korea. J Korean Surg Soc 1988;35:29-36. |
|
9.
|
Park YH, Kim SW, Chang MC, Kim KW, Yun YB. Clinical and epidemiological analysis of 15-year experience of 2,759 patients with gallstone. Korean J Gastroenterol 1998;31:100-6. |
|
10.
|
Park SJ, Kim SW, Park YC, Kim YT, Yun YB, Park YH. Clinical and epidemiological analysis of a 20-year experience of surgically treated gallstone patients. Korean J Gastroenterol 2003;42:415-22. |
|
11.
|
Kim SJ, Lee MH, Shin KS, Park SH, Kim CY, Park YW. Prevalence of asymptomatic gallstones in health screening subjects. J Korean Soc Med Ultrasound 1988;7:11-3. |
|
12.
|
Jung HW, Chun KS, Kim YS, Kim MH, Choi H. Prevalence of gallstones in Korean. J Korean Acad Fam Med 1992;13:581-91. |
|
13.
|
Yi SY, Lee SK, Kim JW, Han DS, Kim MH, Min YI, et al. Clinical study on gallstone prevalence in general health screening people. Korean J Intern Med 1994;47:352-8. |
|
14.
|
Lee JK, Rhee PL, Lee JH, Lee KT, Choi SH, Noh JH, et al. Prevalence and risk factors of gallstone in health screening people. Korean J Gastroenterol 1997;29:85-92. |
|
15.
|
Kim SW, Park YH, Choi JW. Clinical and epidemiological analysis of 10-year experienced 1,719 gallstone patients. Korean J Gastroenterol 1993;25: 159-67. |
|
16.
|
Kim MH, Ohrr HC, Chung JB, Kim CD, Kang JK, Koh MS, et al. The epidemiologic study on Korean gallstone disease a nationwide cooperative study. Korean J Gastroenterol 1998;32:635-47. |
|
17.
|
M?ndez-S?nchez N, Chavez-Tapia NC, Motola-Kuba D, Sanchez-Lara K, Ponciano-Rodr?guez G, Baptista H, et al. Metabolic syndrome as a risk factor for gallstone disease. World J Gastroenterol 2005;11:1653-7. |
|
18.
|
Yang SH, Lee SE, Jang JY, Ryu JK, Kim YT, Yun YB, et al. Clinical and epidemiological analysis of gallstone patients: focused on 25-year experience of surgically treated patients. Korean J Gastroenterol 2007;50:42-50. |
|
19.
|
Hwang SW, Ou SW, Lee HJ, Lim SY, Yang JH, Cho BL, et al. Associated factor of prevalence of asymptomatic gallstone. J Korean Acad Fam Med 2001;22:1596-602. |
|
20.
|
Maclure KM, Hayes KC, Colditz GA, Stampfer MJ, Speizer FE, Willett WC. Weight, diet, and the risk of symptomatic gallstones in middle-aged women. N Engl J Med 1989;321:563-9. |
|
21.
|
M?ndez-S?nchez N, Jessurun J, Ponciano-Rodr?guez G, Alonso-de-Ruiz P, Uribe M, Hern?ndez-Avila M. Prevalence of gallstone disease in Mexico. A necropsy study. Dig Dis Sci 1993;38:680-3. |
|
|

|
|
22.
|
Marceau P, Biron S, Hould FS, Marceau S, Simard S, Thung SN, et al. Liver pathology and the metabolic syndrome X in severe obesity. J Clin Endocrinol Metab 1999;84:1513-7. |
|
|

|
|
23.
|
Kim J, Lee K. Relationship between metabolic syndrome and gallbladder stone. Korean J Fam Med 2009;30:610-6. |
|
|
|