서 론
중심교뇌수초용해증(central pontine myelinolysis)은 흔히 저나트륨혈증의 급속한 교정과 만성알코올중독, 영양실조, 간경화, 만성신부전, 악성신생물, 베르니케 뇌병증 등과 관련이 있다고 알려져 왔다[1]. 주로 교뇌기저부를 침범하며 피질척수로와 교뇌핵의 수초신경섬유에 대칭적이고 경계가 명확한 급성 또는 아급성의 비염증 수초탈락을 일으키는 질환이다. 급속히 진행하는 사지마비와 발음곤란, 거짓숨뇌마비(pseudobulbar palsy) 및 의식장애가 주된 증상이며 기저핵, 시상 및 소뇌가 침범되는 경우 이상운동을 나타내기도 한다[2]. 수초용해(myelinolysis)가 소뇌다리까지 진행될 경우 소뇌실조(cerebellar ataxia), 의도떨림(intention tremor), 근육긴장 저하(hypotonia), 그리고 발음곤란과 같은 소뇌증후군이 나타날 수 있다[3]. 또한 만성 알코올중독자에서 중심교뇌수초용해증은 대개 폭음 말미에 발생하지만 드문 경우 알코올금단 후에도 발생하는 것으로 알려져 있다[4].
저자들은 만성 알코올중독자에서 알코올금단 중 발생한 중심교뇌수초용해증을 확인하였으며, 뇌 자기공명영상에서는 교뇌에 국한된 수초용해가 관찰되지만 보행실조, 의도떨림, 근육긴장저하 같은 소뇌증상을 주로 보이고 좋은 회복을 보이지 못한 환자를 경험하여 보고한다.
증 례
59세 남자가 3개월 전에 발생한 발음곤란과 서있거나 보행 시 불특정 방향으로 넘어지려는 증상이 호전 없이 지속되어 순천향대학교 의과대학 천안병원 신경과에 입원하였다. 3년 전 부인과 사별 후 내원 4개월 전까지 매일 막걸리 10병 정도를 마셨다고 하였다. 전신 위약이 있어 내원 4개월 전부터 금주를 시작하였으나 내원 3개월 전에 비교적 갑자기 발음곤란과 서있거나 보행 시 불특정 방향으로 넘어지려는 증상이 생겼고 낯선 사람을 보면 웃음이 나는 증상이 발생하였다. 3개월 정도 경과 관찰하였으나 증상의 호전이 없어 신경과에 내원하였다.
신경학적 검사에서 의식수준과 지남력은 정상이었고 뇌신경검사에서 자발안진은 없었으나 수평방향 주시에 따라 주시유발안진이 나타났다. 경도의 발음곤란이 있었고 외안근마비나 안면마비 등 다른 뇌신경마비는 없었다. 근력과 감각검사는 정상이었고 비정상적인 심부건 반사도 없었으며 바빈스키 반사도 없었다. 롬버그(Romberg)검사상 눈을 뜨거나 감을 때 모두 넘어지려는 경향이 있었고 소뇌기능검사로 손가락코대기검사, 손가락맞대기검사 그리고 발꿈치정강이검사에서 목표물을 지나치거나 일정한 속도로 수행하지 못하는 심한 양측 겨냥이상을 보였다. 말은 느리고 분명하지 않게 발음하였으며 보행을 시켰을 때 불안정하고 불규칙한 보폭과 옆으로 쓰러지는 소뇌실조를 보였다.
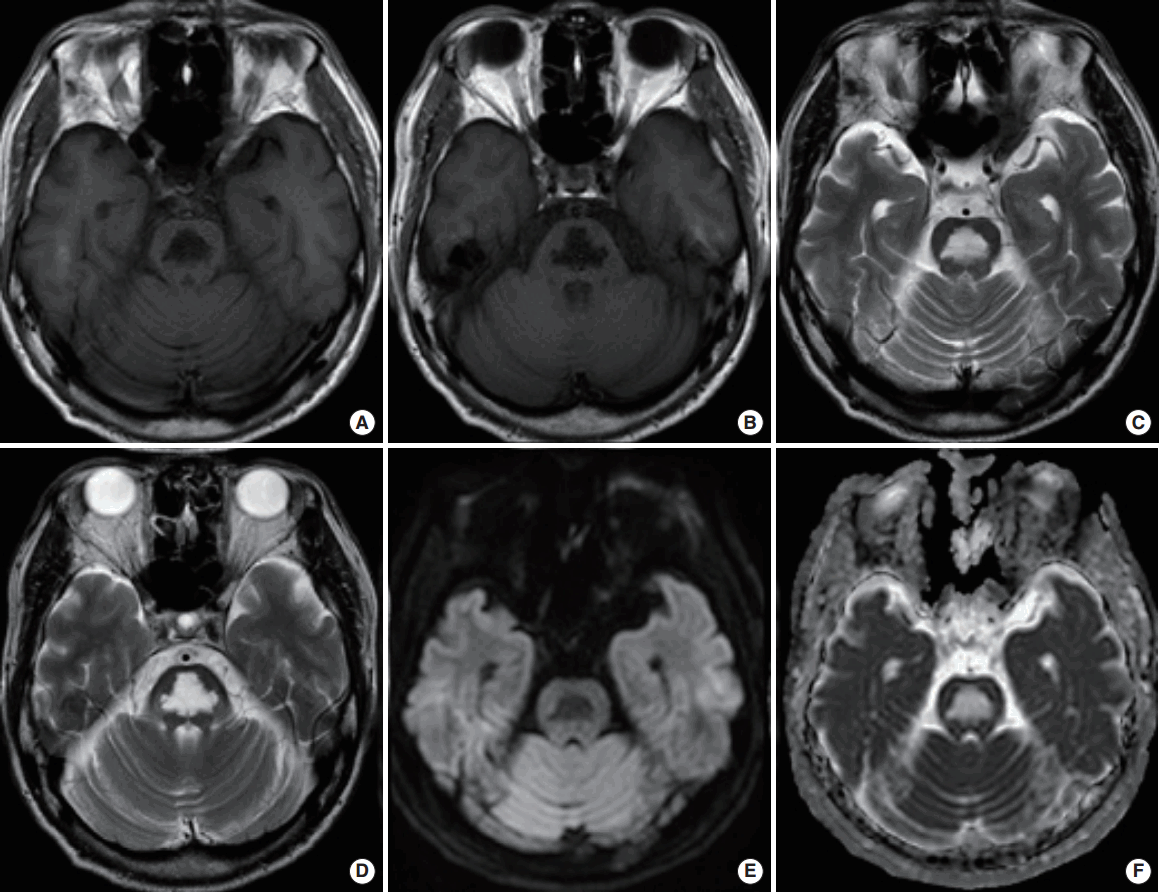
저나트륨혈증은 관찰되지 않았고 혈액검사에서 뚜렷한 이상소견은 관찰되지 않았다. 시기적으로 소뇌실조 증상 발생 3개월이 지나서 시행한 뇌 자기공명영상에서 교뇌중심부 양측에 T2 강조영상에서 고신호강도, T1 강조영상에서 저신호강도를 보였으나 양측 소뇌다리와 소뇌에는 뚜렷한 이상소견이 없었다. 확산강조영상에서 같은 부위에 저신호강도, 겉보기확산계수지도(apparent diffusion coefficient map) 영상에서 고신호강도를 보였다(Fig. 1). 그 외 감별 진단을 위한 검사에서 신생물딸림소뇌변성이나 다계통위축증 등과 같은 소뇌실조를 유발할 수 있는 다른 질환의 증거는 확인되지 않았다.
만성 알코올중독자에서 알코올금단 중 발현한 소뇌형 중심교뇌수초용해증으로 진단하고, 퇴원 후 6개월 정도 추적 관찰했으나 실조증 등의 임상증상은 호전을 보이지 않았고 추적 뇌 자기공명영상에서도 뚜렷한 변화는 보이지 않았다(Fig. 2).
고 찰
중심교뇌수초용해증은 교뇌중심부를 주로 침범하여 피질척수로, 피질연수로, 교뇌소뇌로, 교뇌핵의 수초신경에 비염증 수초탈락을 일으키는 질환으로 저나트륨혈증, 고나트륨혈증, 고삼투압, 저칼륨혈증, 저혈당과 연관되어 있으며 전해질의 불균형 없이 발생하기도 한다. 대부분 만성알코올중독이 동반되어 있는 경우가 많은데 알코올의 직접 독성 효과에 의하거나 알코올에 의한 전해질 이상과 연관된다고 보고하고 있다[1,5].
본 증례에서는 의식저하, 감금증후군(locked-in syndrome), 사지마비나 거짓숨뇌마비 등의 전형적인 증상보다는 보행실조와 겨냥이상 그리고 주시유발안진 등 주로 소뇌증상만 나타났다. 이처럼 소뇌증상만을 보이는 중심교뇌수초용해증은 매우 드물게 보고되었다[3,6]. 거의 모든 증례에서 기저질환으로 만성알코올중독을 가지고 있었으며 소뇌증상은 의도떨림, 발음곤란, 실조증 등이 양측성으로 나타났다. 보고된 증례들은 모두 신경학적 장애를 보이지 않고 서서히 회복되는 경과를 보였으며, 뇌 자기공명영상에서 소뇌다리까지 침범하는 병변을 보였다.
중심교뇌수초용해증에서 소뇌증상은 수초용해가 소뇌다리를 침범하거나 소뇌반구에 발생할 때 나타날 수 있다[3]. 하지만 본 증례와 같이 소뇌다리나 소뇌반구에 병변이 보이지 않는 경우는 교뇌기저부를 지나 교뇌핵에서 중소뇌각(middle cerebellar peduncle)으로 향하는 교뇌소뇌섬유의 수초용해로 발생한다고 추정할 수 있다. 교뇌소뇌섬유는 수초용해에 매우 취약하며 피질척수로까지 침범되는 심한 경우에는 운동마비 때문에 소뇌증상이 가려질 수 있다[7]. 또한 소뇌증상만을 보이는 알코올중독과 연관된 중심교뇌수초용해증은 대개 양성 경과를 취한다고 보고되었으나 본 증례와 같이 호전을 보이지 않는 경우도 있을 수 있다.
만성 알코올중독이 중심교뇌수초용해증의 가장 흔한 선행요인 중의 하나인데 알코올의 직접 독성 효과에 의하거나 삼투 스트레스에 대한 뇌 보호기전을 유지할 수 없는 것과 연관된다고 보고되었다. 또한 알코올금단 자체도 중심교뇌수초용해증의 취약요인일 수 있으며 이는 전해질 이상과 연관될 가능성이 높은 것으로 알려져 있다[4].
저자들은 알코올중독 환자에서 알코올금단 중에 보행실조, 겨냥이상, 주시유발안진 등 소뇌증상을 주 증상으로 보이는 경우 감별진단으로 중심교뇌수초용해증을 고려해야 하고, 일부 나쁜 신경학적 예후를 보일 가능성도 고려해야 한다고 생각하였다.