ABSTRACTObjectiveInfluenza infection can stimulate secretion of proinflammatory cytokine and induce neurological symptoms due to post-infection immunity reaction. This study attempts to study clinical aspects of patients with neurologic complication and their difference to other patients with no neurological complication.
MethodsFrom January of 2012 to May of 2014, 535 patients diagnosed to have influenza in Soonchunhyang University Bucheon Hospital were included as subjects. They were classified into two groups based on existence of neurologic complication and retrospectively analyzed of clinical features and lab results.
ResultsThirty (5.6%) out of 535 patients showed neurologic complication and there were no significant difference in annual incidence of neurologic complication. Despite that the patient group with neurologic complication had history of neurological disorders and high admission rate, they did not show difference in age, gender, fever duration, and influenza A infection rate as compared with no neurologic complication group. In blood test, erythrocyte sedimentation rate and C-reactive protein was significantly low in patients with neurologic complication, but white blood cell count was not significantly different between two groups. Neurological complication was mostly seizure with 25 patients. Four patients showed encephalopathy and 1 patient was diagnosed with meningitis.
ConclusionFive point six percent among infants infected with influenza A were accompanied with neurologic complication, but none showed long-term sequelae. There was no difference in the annual incidence and incidence of neurological complication was higher in patients with history of neurologic disorder, but there were no other risk factors.
서 론인플루엔자(influenza) 바이러스는 높은 유병률과 사망률을 보이며 계절성(seasonal) 및 범 유행성 감염(pandemic infection)을 일으키는 중요한 원인이며 무증상 감염에서부터 중증 호흡기 및 전신질환을 일으킬 수 있다[1]. 인플루엔자 감염은 발열 및 기침, 가래, 콧물 등의 호흡기증상 및 인후통, 두통, 근육통 등을 일으키고 1세 이하의 영아, 65세 이상의 노인과 임산부, 당뇨, 신장질환, 면역결핍, 비만, 특히 천식, 만성폐쇄성폐질환, 만성심장질환 등의 기저질환이 있는 사람에서 심한 감염증을 일으킬 수 있다[1,2]. 인플루엔자 감염으로 인한 합병증으로는 인플루엔자 바이러스 감염에 의하거나 이차적 세균감염에 의한 폐 합병증이 가장 흔하나 신경계 및 근 골격계를 포함한 전신적인 합병증을 동반할 수 있다[1]. 신경학적 합병증은 매년 성인 및 소아를 포함하여 10만 명당 1–4명에서 보일 정도로 드문 합병증으로[3,4], 가장 흔한 것은 경련(febrile seizure, exacerbations in patients with epilepsy)이며 대부분 열성경련(febrile seizure)이다. 다음으로 뇌증(encephalopathy)이며 그 외 드문 합병증으로 무균성 뇌수막염(aseptic meningitis), 뇌졸중(stroke), 국소 신경질환(focal neurologic disorders), 길랭-바레증후군(Guillain-Barre syndrome), 급성파종성뇌척수염(acute disseminated encephalomyelitis), 급성횡단성척수염(transverse myelitis) 등이 있다[1,3]. 이 연구에서 우리는 단일기관에서 최근 몇 년 간의 인플루엔자 감염에 의한 신경학적 합병증의 발생률, 임상양상 및 위험인자를 알아보고자 하였다.
대상 및 방법1. 대상 환자2012년 1월부터 2014년 5월까지 3년간 순천향대학교 부천병원 소아청소년과에서 중합효소연쇄반응검사 또는 신속항원검사를 통해 인플루엔자 A 또는 B 감염으로 진단된 환자 535명의 의무기록을 후향적으로 분석하였다. 의무기록조사에는 나이, 성별 등의 인구 통계학적 자료와 신경학적 증상과 증후 및 기본적인 혈액검사와 요추천자 검사, 뇌 자기공명영상(magnetic resonance imaging, MRI) 및 뇌파검사(electroencephalogram) 결과를 포함하였고, 또한 퇴원 시 환자의 상태, 퇴원 후 외래에서의 추적관찰 등의 정보를 포함하였다. 연도별 인플루엔자 감염의 임상적 차이점과 동반된 신경학적 합병증 발생률을 분석하였고, 신경학적 합병증을 동반한 환자군(n=30)과 동반하지 않은 대조군(n=505)으로 나누어 임상양상, 검사소견 등의 차이점을 분석하였다.
2. 인플루엔자 바이러스 감염의 진단비인두 분비물을 통하여 신속항원검사 또는 중합효소연쇄반응검사를 통하여 진단하였다. 인플루엔자 신속항원검사(Influ Respistrip; Asan Pharmaceutical Co., Seoul, Korea)의 민감도는 77.0%, 특이도는 99.8%였고, 인플루엔자 RNA PCR (Anyplex II RV16, Seegene, Seoul, Korea)검사는 인플루엔자 A형의 경우 민감도는 100.0%, 특이도는 100.0%이며 인플루엔자 B형의 경우 민감도는 97.1%, 특이도는 100.0%였다.
3. 신경학적 합병증의 분류신경학적 합병증은 환자의 증상과 임상경과 및 검사결과에 따라 크게 4가지로 분류하였다.
1) 경련경련(seizure)은 뇌염(encephalitis)이나 뇌수막염(meningitis)의 임상적 및 검사상 증거를 보이지 않는 임상적 경련으로 정의하였으며 열성경련은 중추 신경계통의 감염증이나 대사질환 없이 3개월에서 5세 사이의 소아에서 열을 동반한 경련으로 정의하였다.
4. 통계적 방법연도 및 신경학적 합병증 발병 여부에 따른 군별 인구학적 특성 및 행태학적 특성 중 연속형 변수는 평균과 표준편차로 나타내었으며, 범주형 변수는 빈도와 비율(%)로 나타내었다. 군별 차이에 대한 유의성 검정에는 연속형 변수의 경우 샤피로-윌크 검정(Shapiro-Wilk test)을 통한 정규성 검정과 레빈(Levene)의 등분산성 검정을 통해 가정이 만족된 경우 분산분석(analysis of variance) 또는 Student t-검정을 수행하였으며, 가정이 만족되지 않을 경우 비모수적 방법인 크루스칼-왈리스(Kruskal-Wallis) 검정 또는 맨휘트니 검정(Mann-Whitney U-test)을 수행하였다. 범주형 변수의 경우 기대 빈도의 셀 비율에 따라 카이제곱 검정(chi-square test)나 피셔의 정확한 검정(Fisher’s exact test)를 수행하였다. 사후검정은 연속형 변수의 경우 튜키(Tukey)의 honestly significant difference 방법을 통해 유의확률을 보정하여 비교하였으며, 범주형 변수의 경우 쌍별 카이제곱 검정이나 피셔의 정확한 검정을 수행하고 본페르니 방법(Bonferroni’s correction)에 의해 유의수준을 보정하여 비교하였다. 여러 가지 특성변수에 따른 신경학적 합병증에 대한 승산비(odds ratio)의 경우 단변량 로지스틱회귀분석을 통하여 산출하였으며, 군별로 통계적으로 유의한 차이를 보였던 변수들과 단변량 로지스틱회귀분석에서 유의하지 않았으나 임상적으로 의미 있다고 여겨지는 변수(연령, 성별)를 포함한 다변량 로지스틱회귀분석의 초기모형을 구성하였다. 초기모형에 후진제거법(backward selection) 을 적용하여 최종모형을 구성하였으며, 이를 통하여 신경학적 합병증에 대한 보정된 승산비(adjusted odds ratio)를 도출하였다. 모든 통계분석은 SPSS ver. 14.0 Korean version (SPSS Inc., Chicago, IL, USA)과 R ver. 3.1.3 프로그램 (http://cran.r-project.org/)을 이용하였으며, 본페르니 방법을 제외한 모든 분석의 경우 유의수준은 0.05(양측)로 설정하였다. 본페르니 방법을 적용한 사후검정의 경우 0.05/3= 0.0167의 유의수준을 적용하였다.
결 과2012년 환자수는 196명, 2013년 환자수는 15명, 2014년 환자수는 324명으로 평균 나이는 각각 4.4±3.1세, 6.4±4.7세, 5.8±4.0세였고 평균 발열기간은 3.8±2.1일, 5.5±2.7일, 3.7±1.6일이었으며 기침, 콧물, 가래 등의 호흡기증상과 두통, 근육통, 인후통을 보였다. 연도별 분석결과 연령(P<0.001), 발열기간(P= 0.001), 인플루엔자 A 비율(P<0.001), 입원율(P<0.001)에서 연도별 차이를 보였으나 신경학적 합병증 발병률은 각각 5.6%, 6.7%, 5.6%로 통계학적 차이가 없었다(P= 0.983) (Table 1).
지난 3년간 인플루엔자에 감염된 환자 중에서 신경학적 합병증을 동반한 환자군과 동반하지 않은 대조군으로 나누어 임상양상, 검사소견 등의 차이점을 분석하였다. 신경학적 합병증을 동반한 환자군은 30명(5.6%)으로 남자가 18명(60%)이고 5세 이하가 23명(76.7%)이었으며(Figs. 1, 2) 평균 나이는 4.3±3.2세였다. 환자군에서 열성경련 등의 신경질환의 과거력이 많았고(P<0.001), 입원율이 유의하게 높았으나(P<0.001), 연령, 성별, 발열기간 및 인플루엔자 A 감염의 비율에서는 유의한 차이를 보이지 않았다. 혈액검사에서 적혈구침강속도(erythrocyte sedimentation rate, P= 0.001)와 C반응성 단백질(C-reactive protein, P<0.001)은 환자군에서 오히려 의미 있게 낮게 나타났으나, 백혈구 수(P= 0.0.798)는 두 군 간에 차이를 보이지 않았다(Table 2).
환자군과 대조군 사이의 로지스틱회귀분석에서 단변량 및 다변량 분석결과 연령이 높아질수록 신경합병증 발생률이 0.92배 낮아지는 것으로 나타났으나 통계학적으로 유의하지 않았고(P= 0.14), 신경학적 과거력이 있을수록 신경학적 합병증 발생률이 20배 높아지는 것으로 나타났고, 혈액검사상 적혈구침강속도는 높을수록 발생률이 0.95배(P= 0.017) 낮아지는 것으로 나타났다(Table 3).
신경학적 합병증으로는 경련이 25명(83.3%)으로 가장 많았고 그 다음으로 뇌증 4명(13.3%), 무균성 수막염 1명(3.3%) 순이었다(Table 4).
경련을 보인 환자 25명의 평균 나이는 4.2±3.1세, 남자가 56%, 인플루엔자 A는 68%였고 열성경련 등의 신경질환 과거력은 32%에서 동반되었다. 발열이 시작되고 평균 1.8일 이후 경련이 생겼고 24시간 이내 2차례 이상의 경련을 보인 환자가 5명, 한 번에 15분 이상 경련을 보인 2명을 포함하여 복합 열성경련이 7명(28%)이었고 5명은 6세 이상으로 열성경련 정의에 맞지 않았다. 이 중 8명(32%)에서 뇌 MRI를 시행하였으나 모두 정상이었고 9명(36%)에서 뇌파검사를 시행하였고 그 중 2명에서 이상소견(a few sharp wave, semirhythmic spike)을 보였다. 경련을 보인 환자 모두 증상이 호전되어 퇴원하였고 신경학적 후유증은 남지 않았다.
뇌염/뇌증은 4명(13.3%)에서 보였다. 평균 나이는 4.4±3.1세(범위, 3–10세; 남자 2명, 여자 2명)였고 3명(75%)에서 5세 이하였으며 인플루엔자 A가 2명(50%)이었고 신경질환의 과거력은 없었다. 4명 모두 발열 및 호흡기증상 후 평균 5일 뒤에 신경학적 증상이 나타났으며 2명은 의식변화, 1명은 성격변화, 1명은 환시를 보였다. 4명 모두 입원 후 즉시 광범위 항생제와 타미플루(tamiflu)를 투여받았고 1명은 항바이러스제인 아시클로버(acyclovir)를 투여하였다. 3명에서 뇌 MRI검사를 시행하였고 1명에서 좌측 전두엽 백색질에서 허혈성 변화로 의심되는 여러 개의 고음영 소견과 주위 이랑(gyrus) 부종을 보였으며, 2명에서 뇌파검사를 시행하였고 1명에서 이상소견(localized epileptiform discharges)을 보였으며 요추천자검사는 4명 모두 시행하였으나 이상소견이 없었다. 이 중 1명에서 중환자실 치료가 필요하였으나 모두 증상이 호전되어 퇴원하였고 퇴원 후 추적관찰에서도 후유증을 보이지 않았다.
뇌수막염은 1명(3.3%)에서 보였다. 발열 시작 후 7일째 두통과 경부강직이 동반되어 입원하였고 요추천자검사상 백혈구 수가 47 cells/mm3로 백혈구 증가증을 보였으나 단백질, 포도당은 이상소견을 보이지 않았으며 배양검사에서 세균이 검출되지 않았고 입원치료 후 신경학적 후유증 없이 퇴원하였다.
고 찰인플루엔자 감염은 매년 급성 호흡기질환의 흔한 원인으로 무증상 감염에서부터 중증 호흡기 및 전신질환을 일으킬 수 있다. 전형적인 증상은 잠복기 1–5일 후 갑작스런 고열, 근육통, 두통, 오한 등의 전신 증상과 마른 기침, 인후통과 같은 증상이 경미하게 있고 비특이적인 증상으로 구토와 설사 및 복통을 일으키기도 하며 자연적으로 호전되기도 하나, 심장이나 폐 등의 기저질환이 있거나 영유아 및 노약자에서는 합병증으로 인하여 악화되어 사망에 이르기도 한다. 합병증으로는 중이염(otitis media), 부비동염(sinusitis), 폐렴(pneumonia), 근염(myositis), 열성경련에서부터 심각한 심근염(myocariditis), 뇌염 등 다양하게 보일 수 있다[2].
신경학적 합병증의 임상경과나 예후는 동반 합병증에 따라 다양할 수 있으며 소아에서 가장 흔하고[1] 인플루엔자에 감염된 소아의 10%에서 보일 수 있다는 보고도 있다[5]. 본 연구에서는 2012년에서 2014년까지 연도별 신경학적 합병증 발병률이 각각 5.6%, 6.7%, 5.6%로 나타났고 통계학적 차이가 없었으며(P= 0.983), 이 결과는 다른 연구에서 보고한 결과와 유사한 수준이었다[4].
인플루엔자 바이러스가 어떤 기전으로 신경학적 합병증을 일으키는지는 정확히 밝혀져 있지 않다. 바이러스의 뇌 조직으로의 직접 침투와 antigen/antibody complexes 형성에 의한 면역반응[1]이거나 인플루엔자에 처음 감염된 조직 및 폐, 심장, 뇌 등에서 종양괴사인자 알파(tumor necrosis factor alpha), 인터루킨(interleukin 1 beta) 등의 다양한 proinflammatory cytokine이 증가되어 염증반응을 일으키는 것 등이 원인으로 생각되나 정확한 기전은 불분명하다[2,6-10]. 한 연구결과에서 인플루엔자 감염으로 인한 뇌증 환자에서 다양한 proinflammatory cytokine과 메트릭스 분해효소(matrix-degrading enzyme)인 기질 금속단백 분해효소(matrix metalloproteinase)가 대조군보다 유의하게 높게 나타났고 이것이 신경학적 합병증을 일으키는 기전과 상관관계가 있다고 밝혔다[11]. 그 외 가능한 원인으로 발열의 정도와 바이러스 균주의 중추신경계에 대한 증가된 친화도(neurotropism) 및 감염자의 숙주인자 등이 영향을 줄 수 있고 특히 신경학적 결손이 있는 환자에서 가능성이 높은 것으로 추정된다[2,10,12].
가장 흔한 신경학적 합병증은 경련이며 대부분은 열성경련이다[4]. 두 번째는 뇌증이며 드문 합병증으로 뇌졸중, 국소적 신경학적 결손(focal neurologic deficts), 길랭-바레증후군, 급성파종성뇌척수염, 급성횡단성척수염 등이 있다[3]. 특히 급성괴사성뇌증(acute necrotizing encephalopathy)은 일본에서 처음 보고되었으며 대부분 인플루엔자 A와 연관되고 임상경과는 급격히 진행되고 치명적이다[1,6,8].
신경학적 합병증 중 경련은 인플루엔자 감염에 의한 신경학적 합병증 중 가장 흔하며 인플루엔자 감염으로 입원한 소아의 20% 이상, 신경학적 합병증으로 입원한 환자의 약 2/3에서 보일 수 있다[3,4,13]. Chiu 등[14]은 1997년, 1998년에 인플루엔자로 입원한 6개월에서 5세 환자들에서 각각 19.9%, 18.8%에서 한 번 이상의 열성경련을 보였다고 보고하였고 Kwong 등[15]은 인플루엔자로 입원한 소아의 19.5%에서 열성경련을 보였다고 보고하였다. Newland 등[4]은 2000년 6월부터 2004년 5월까지 인플루엔자 감염으로 입원한 소아를 대상으로 한 후향성 코호트(retrospective cohort) 연구에서 신경학적 합병증을 보인 환자의 78% (56/72)에서 경련을 보였고 그 중 절반이 단순 열성경련이었으며 29%의 환자가 간질 등 신경학적 기저질환을 가지고 있었고 뇌척수액(cerebrospinal fluid) 연구나 neuroimaging상 특이소견을 보이지 않았으며 신경학적 후유증을 보인 환자는 없다고 보고하였다. Yildizdaş 등[16]은 신경학적 합병증을 보인 8명 중 7명에서 경련을 보였고 그 중 3명은 간질의 과거력이 있었으며 2명은 급성파종성뇌척수염과 급성괴사성뇌증으로 진단되었고 급성괴사성뇌증 환자는 사망하였고 그 외 나머지 환자에서는 정상으로 회복되었다고 보고하였다. 본 연구에서도 다른 연구들과 유사하게 신경학적 합병증 중 경련이 25명(83.3%)으로 가장 많았으며 그 중 복합 열성경련을 포함하여 열성경련이 20명(66.6%)이었고 복합 열성경련 환자 2명에서 뇌파상 이상소견(a few sharp wave, semirhythmic spike)을 보였으나 나머지 환자에서는 뇌 MRI 및 뇌파검사에서 특이소견을 보이지 않았으며 환자 모두 증상이 호전되어 퇴원하였고 신경학적 후유증은 남지 않았다.
인플루엔자에 의한 뇌증/뇌염은 두 번째로 흔한 신경학적 합병증이고 보통 24시간 이상 지속되는 의식변화로 정의되며 다양한 증상과 증증도 및 예후를 보일 수 있으며 소아 뇌증이나 뇌염 환자의 5%를 차지하는 것으로 추정된다[2]. 최근 고열, 의식변화 및 반복된 경련을 보인 심한 뇌염/뇌증의 많은 증례들이 일본에서 보고되었고 특히 1997년에서 2001년 사이 신경학적으로 치명적이고 높은 사망률을 보였다고 발표하였다. Morishima 등[8]은 1999년 인플루엔자 감염에 의한 뇌염/뇌증 148예를 발표하였는데 81.8%가 5세 이하의 소아였고 약 10%에서 급성괴사성뇌증으로 진단되었고 31.8% 환자가 사망하였다고 발표하였고 Yoshikawa 등[9]은 1997년에서 2001년까지 시행한 연구에서 20예의 뇌염 환자를 발표하였는데 그 중 90% 이상이 6세 이하의 소아였고 25% 환자에서 급성괴사성뇌증으로 진단되었으며 25%의 환자가 사망하였다고 보고하였다. 진단을 위해서 사용되는 검사는 뇌척수액검사, neuroimaging 및 뇌파검사 등이 있고, 한 연구에서 뇌척수액검사상 백혈구 증가증이 59%–63%, neuroimaging은 37%–69% 및 뇌파검사에서는 87%–96%에서 이상소견이 보일 수 있다고 보고하였으나[5] 결과가 서로 연관성이 없거나 정상으로 나타나는 경우도 많으나 급성괴사성뇌증이나 급성파종성뇌척수염과 같이 심한 합병증일 경우 도움이 될 수 있다[3]. 본 연구에서 뇌증은 4명(13.3%)에서 보였고 2명은 의식변화, 1명은 성격변화, 나머지 1명에서는 환시를 보였으나 입원치료 후 모두 호전되어 후유증 없이 퇴원하였고 급성괴사성뇌증이나 급성파종성뇌척수염과 같은 심각한 합병증은 없었다. 일본의 한 연구에서 뇌영상 결과 가장 흔한 뇌부종(cerebral edema)을 포함하여 70% 이상에서 이상소견을 보였다고 보고하였는데 본 연구에서는 3명에서 뇌 MRI를 촬영하였고 이 중 1명(33.3%)에서 뇌증이 의심되는 전두백질(frontal white matter)의 액체감약반전회복(fluid attenuated inversion recovery), T2W1 image상 linear high intensity 및 gyral swelling 소견을 보였다[10,15]. 뇌파검사는 2명에서 시행하였고 1명에서 이상소견(localized epileptiform discharges)을 보였고 뇌척수액검사는 모두 시행하였으나 이상소견을 보이지 않았다.
이 연구의 제한점은 2013년 표본수가 2012년, 2014년에 비해 적었는데 이는 2012년 후반과 2014년 초에 환자가 많았기 때문으로 생각되고, 인플루엔자 확진을 위하여 동일한 검사방법이 아닌 중합효소연쇄반응검사 또는 신속항원검사를 통하여 진단하였고 두 가지 검사 모두 인플루엔자 A의 H1N1과 H3N2의 아형을 구분하지 못하였다. 그리고 입원하지 않은 환자의 경우 혈액검사를 시행하지 않은 경우가 많아 검사결과 차이 분석에 제한점이 있었고 환자에 대한 임상정보는 병원 차트 검색에 의한 것으로 기록누락 및 부정확한 정보로 인한 오류 등이 있을 수 있다.
결론적으로, 본 연구에서는 인플루엔자에 감염된 소아의 5.6%에서 신경학적 합병증이 동반되었다. 경련이 83.3%로 가장 많았고 그 다음으로 뇌증이 13.3%를 보였다. 신경학적 합병증이 동반된 환자의 평균 나이는 4.3±3.2세로 5세 이하(76.7%)의 소아가 많았으며 장기적인 후유증을 보인 경우는 없었다. 열성경련 등 신경질환의 과거력이 있는 경우 신경학적 합병증 발생률이 높았으나 그 외 환자의 임상적 특징이나 혈액검사상 차이점은 찾기 어려웠다. 소아에서 인플루엔자 감염에 의한 신경학적 합병증은 대부분 양호한 경과를 보이나 때로는 사망을 일으키거나 심각한 후유증을 유발할 수 있다. 임상의사들은 특히 인플루엔자 유행시기에 호흡기증상을 동반하면서 설명되지 않는 신경학적 증상을 보이는 경우 감별 진단으로 인플루엔자 감염을 고려해야 한다.
Fig. 1.Age distribution of patients with influenza-associated neurologic complications during 2012–2014. 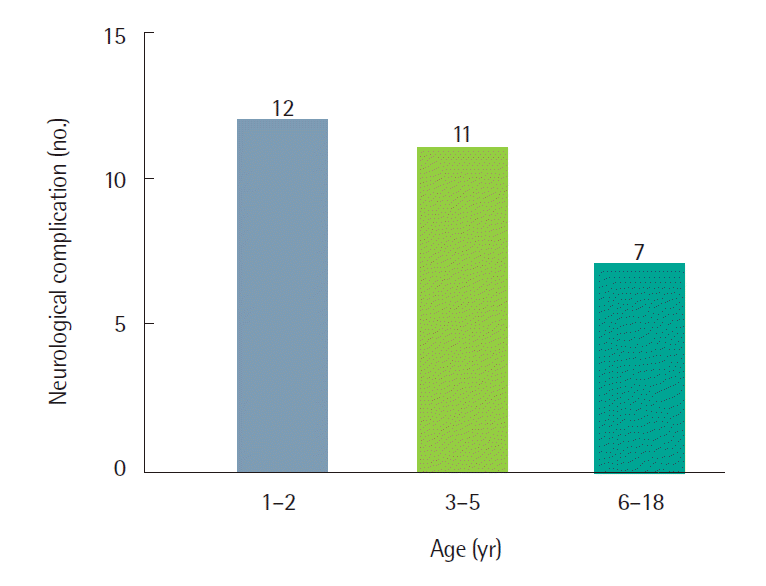
Fig. 2.Influenza type distribution according to age of patients with influenza-associated neurologic complications during 2012–2014. 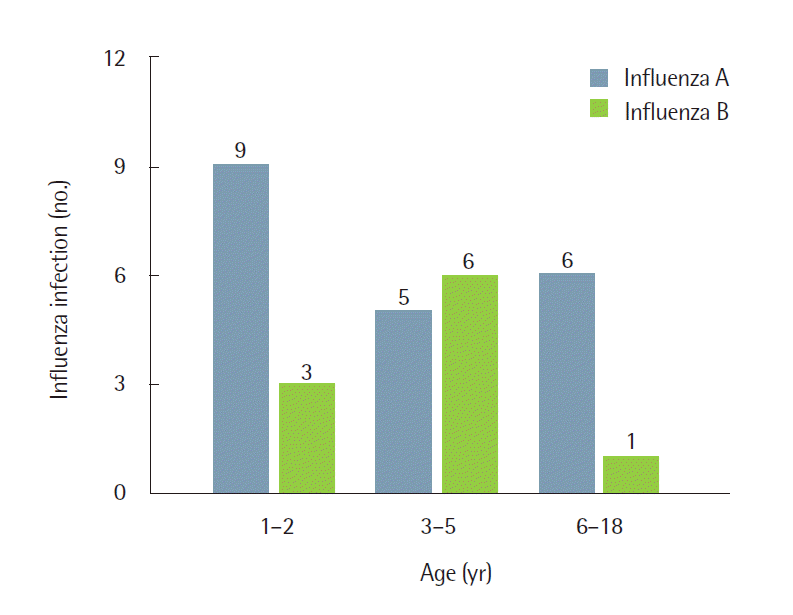
Table 1.Comparison of characteristics between 2012, 2013, and 2014 Values are presented as mean± standard deviation or number (%). P-values were calculated by one-way analysis of variance or Kruskal-Wallis test for continuous variable and chi-square test or Fisher’s exact test for categorical variable as appropriate. Bonferroni’s posthoc comparison: i-j means that i-th group and j-th group had a significant difference (i, j= 1, 2, 3; group 1= 2012 year, group 2= 2013 year, group 3= 2014 year). Table 2.Comparison between groups by neurological complication Table 3.Logistic regression analysis for neurological complication REFERENCES2. Omari I, Breuer O, Kerem E, Berger I. Neurological complications and pandemic influenza A (H1N1) virus infection. Acta Paediatr 2011;100: e12-6.
4. Newland JG, Laurich VM, Rosenquist AW, Heydon K, Licht DJ, Keren R, et al. Neurologic complications in children hospitalized with influenza: characteristics, incidence, and risk factors. J Pediatr 2007;150: 306-10.
5. Kolski H, Ford-Jones EL, Richardson S, Petric M, Nelson S, Jamieson F, et al. Etiology of acute childhood encephalitis at The Hospital for Sick Children, Toronto, 1994-1995. Clin Infect Dis 1998;26: 398-409.
6. Maricich SM, Neul JL, Lotze TE, Cazacu AC, Uyeki TM, Demmler GJ, et al. Neurologic complications associated with influenza A in children during the 2003-2004 influenza season in Houston, Texas. Pediatrics 2004;114: e626-33.
7. Millichap JG, Millichap JJ. Role of viral infections in the etiology of febrile seizures. Pediatr Neurol 2006;35: 165-72.
8. Morishima T, Togashi T, Yokota S, Okuno Y, Miyazaki C, Tashiro M, et al. Encephalitis and encephalopathy associated with an influenza epidemic in Japan. Clin Infect Dis 2002;35: 512-7.
9. Yoshikawa H, Yamazaki S, Watanabe T, Abe T. Study of influenza-associated encephalitis/encephalopathy in children during the 1997 to 2001 influenza seasons. J Child Neurol 2001;16: 885-90.
10. Wang S, Quang Le T, Chida J, Cisse Y, Yano M, Kido H. Mechanisms of matrix metalloproteinase-9 upregulation and tissue destruction in various organs in influenza A virus infection. J Med Invest 2010;57: 26-34.
11. Ichiyama T, Morishima T, Kajimoto M, Matsushige T, Matsubara T, Furukawa S. Matrix metalloproteinase-9 and tissue inhibitors of metalloproteinases 1 in influenza-associated encephalopathy. Pediatr Infect Dis J 2007;26: 542-4.
12. Cilloniz C, Pantin-Jackwood MJ, Ni C, Goodman AG, Peng X, Proll SC, et al. Lethal dissemination of H5N1 influenza virus is associated with dysregulation of inflammation and lipoxin signaling in a mouse model of infection. J Virol 2010;84: 7613-24.
13. Togashi T, Matsuzono Y, Narita M, Morishima T. Influenza-associated acute encephalopathy in Japanese children in 1994-2002. Virus Res 2004;103: 75-8.
14. Chiu SS, Tse CY, Lau YL, Peiris M. Influenza A infection is an important cause of febrile seizures. Pediatrics 2001;108: E63.
|
|
||||||||||||||||||||||||||||||||||||